Пункция молочной железы. Клеточные элементы в выделениях из соска молочной железы Измененные эритроциты в молочной железе
Цитологическое исследование препаратов должно состоять из описания морфологической картины и собственно формулирования диагноза, по возможности с указанием природы процесса (добро- или злокачественного) при наличии опухоли, определении тканевой принадлежности, по возможности гистологической формы и степени ее дифференцировки. Иногда данные цитологического исследования позволяют только констатировать наличие злокачественного новообразования, но не дают возможности определить тип опухолевых клеток. Однако даже такой диагноз оказывается ценным для правильного ведения больного.
Критерии цитологической диагностики
Основу цитологической диагностики составляет изучение клеток, изменений в их расположении и строении. На основании известных критериев цитологической диагностики анализируют клеточный и неклеточный состав: количество клеток, наличие клеток разного типа, их расположение в структурах или разрозненно, вид структур, размер, форма, строение клеток и ядер, ядерно-цитоплазматическое соотношение, наличие или отсутствие клеточного и ядерного полиморфизма и других параметров.
По степени выраженности отклонения от нормального клеточного состава судят о природе патологического процесса. При этом учитывают фон препарата - элементы крови, бесструктурное вещество, коллоид, жир и др.
Количество клеток в мазке определено прочностью межклеточной связи, обилием стромы. Богатый клеточный состав характерен для низкодифференцированных опухолей и рака, гемато- и лимфосаркомы, опухоли Юинга. Скудный материал и даже единичные клетки встречают при остеопластической (склеротической) остеогенной саркоме, скиррозном и дольковом раке молочной железы.
Расположение клеток . Клетки в мазке могут располагаться разрозненно или в виде структур. Для доброкачественных поражений характерны правильное, упорядоченное расположение клеток, одинаковое расстояние между ними, сходные размеры клеток и ядер, образующих структуру. Для злокачественных новообразований характерны структуры, которые называют комплексами.
Комплексы встречают при раке (опухоли из эпителиальной ткани) или саркоме (опухоли из неэпителиальной ткани - соединительной, мышечной, нервной), часто в виде пучков.
Размеры клеток и ядер . Размеры клеток обычно оценивают в сравнении с размерами нормальных клеток того же типа. Размеры ядер обычно сравнивают с размером эритроцита (в норме достаточно стабильным - примерно 7 мкм). Если размер ядра меньше эритроцита, его считают мелким, если в 1-2 раза больше эритроцита - средним, в 3-6 - крупным, в 7 и более раз - гигантским. Соотношение размеров ядра и цитоплазмы (ядерно-цитоплазматическое соотношение) также весьма различно в разных клетках, и при его оценке учитывают степень отклонения этого параметра от нормальной клетки того же типа.
Фон препарата часто имеет большое диагностическое значение. Фоном могут быть элементы периферической крови или воспаления, сопровождаемого опухолевым процессом, клеточный детрит, межуточное вещество.
Фон препарата в виде межуточного вещества может иметь диагностическое значение при определении тканевой принадлежности опухоли (хрящеобразующие опухоли) или гистологической формы (аденокарцинома со слизеобразованием).
НЕКОТОРЫЕ КРИТЕРИИ ДОБРОКАЧЕСТВЕННЫХ И ЗЛОКАЧЕСТВЕННЫХ ПОРАЖЕНИЙ
При реактивном и фоновом поражениях чаще всего увеличены количество клеток (гиперплазия, пролиферация), размер ядер и наблюдается их более интенсивная окраска (гиперхромия). Хроматин распределен сравнительно равномерно. В некоторых ядрах (особенно характерно для железистого эпителия) увеличен размер ядрышек. При некоторых состояниях изменены размер клеток и особенности окрашивания цитоплазмы.
При пограничном процессе (поражении, близком к злокачественной опухоли) размер ядер увеличен значительно, ядро деформировано, контуры его неровные, ядерная мембрана неравномерно утолщена. Хроматин распределен неравномерно, мелкие и крупные участки уплотнения чередуются. Образуются множественные мелкие ядрышки или они могут увеличиться в размере, встречаются многоядерные клетки. Однако в отличие от злокачественной опухоли в разных клетках изменения оценивают как мономорфные (однотипные).
Изменения в клеточном составе мазка при злокачественной опухоли.
Клеточный и ядерный полиморфизм - различие характеристик разных клеток.
Образование комплексов из клеток - структур, отличающихся от нормальных.
Изменение фона препарата: для многих злокачественных опухолей характерен так называемый опухолевый диатез - реакция соединительной ткани на инвазию (прорастание опухоли). При этом определяют зернистые массы, лейкоциты, эритроциты, что создает вид «грязного» фона.
Если имеется достаточное количество материала и клетки сохранены, хорошо приготовлен и окрашен препарат, часто без характеристики микроскопической картины формулируют цитологический диагноз с указанием гистологической формы опухоли и степени дифференцировки (низкодифференцированная аденокарцинома, плоскоклеточный ороговевающий рак, остеогенная саркома). При недостаточно убедительном материале и неяркой цитологической картине приводят описание мазка и отдельных клеточных элементов.
ФОРМУЛИРОВАНИЕ ЦИТОЛОГИЧЕСКОГО ДИАГНОЗА И ЕГО ТРАКТОВКА
При формулировании цитологического диагноза рекомендуют использовать принятые международные термины, хотя допустимо в качестве дополнительного замечания применять привычные в данном учреждении названия опухолей и других поражений.
Утвердительный и предположительный цитологические диагнозы должны соответствовать МКБ-10,
Международным гистологическим классификациям опухолей ВОЗ.
Картина воспаления - элементы воспаления (нейтрофильные и эозино-фильные лейкоциты, лимфоидные и плазматические элементы, гистиоциты, макрофаги, клетки инородных тел).
Пролиферация (гиперплазия) эпителия.
Диагноз доброкачественного поражения или опухоли без указания гистологической формы.
Диагноз доброкачественного поражения или опухоли с указанием гистологической формы в соответствии с гистологической классификацией (цитологическая картина саркоидоза, цитограмма хондромы и др.).
Клетки с признаками атипии (неясного происхождения) - такое заключение не несет определенной диагностической информации и требует дальнейшего обследования и повторного получения материала для цитологического исследования. Это могут быть доброкачественные элементы с признаками атипии, обусловленные усиленной гиперплазией и воспалением. В этом случае необходимо повторить исследование, лечить воспаление или доброкачественный процесс, повторно обследовать после лечения. Однако клетки с признаками атипии могут относиться и к злокачественной опухоли.
Предположение о злокачественной опухоли - клетки с выраженными признаками атипии, дистрофическими изменениями; в этом случае необходимы обязательное повторное исследование, наблюдение. Чаще всего при таком диагнозе есть серьезные основания предположить злокачественную опухоль. Цитологический диагноз в предположительной форме рассматривают как информацию, которая диктует необходимость и направленность дополнительных исследований. Он также не имеет юридической значимости. Однако опыт показывает, что предположительный диагноз, в свою очередь, дает определенную диагностическую информацию. Например, предположительный цитологический диагноз злокачественной опухоли легкого в последующем, при продолжении диагностического исследования, подтверждается у 60-75% пациентов. Выявленная тяжелая атипия эпителиальных клеток в мазке и предположение об опухоли в материале аспирационной пункции тонкой иглой предстательной железы в последующем подтверждаются примерно у 50% пациентов. Особое значение предположительный цитологический диагноз опухоли имеет на первых этапах проведения скрининга. Также предполагают наличие злокачественной опухоли при получении небольшого количества клеток с атипией или дистрофических изменениях. Диагноз злокачественной опухоли без указания гистологической формы - заключение, когда цитологическая картина не позволяет установить гистологическую форму опухоли.
Диагноз злокачественной опухоли с указанием гистологической формы в соответствии с гистологическими классификациями (плоскоклеточный рак с ороговением, лимфогранулематоз, остеогенная саркома и др.). Цитологическое исследование - эффективный метод диагностики злокачественных опухолей различных органов, а цитологический диагноз опухоли в утвердительной форме все чаще рассматривают как эквивалент патогистологического исследования, т. е. имеет юридическую значимость и может вносить изменения в предположительный клинический, эндоскопический, рентгенологический диагноз. Установленный квалифицированным специалистом утвердительный цитологический диагноз, учитывающий возможности и пределы метода, при совпадении с данными клинико-лабораторно-инструментальных исследований - юридически значимый, служит основанием для начала радикального лечения. Поскольку методы лечения онкологических заболеваний могут быть весьма агрессивными, при отсутствии убедительных признаков опухоли необходим контроль в целях предотвращения гипердиагностики. Некоторые сложные спорные случаи требуют гистологического подтверждения диагноза.
Описательный ответ может быть, если имеется недостаточное количество материала или он представлен в основном элементами воспаления и периферической крови, отдельными клеточными элементами с выраженными дистрофическими изменениями, затрудняющими идентификацию клеток. В тексте можно указать, что послужило причиной отсутствия диагноза (недостаточное количество материала, трудность трактовки обнаруженных клеточных элементов и всей цитологической картины). В противоположность распространенному мнению, можно утверждать, что и «неудовлетворительные», и «неинформативные» результаты цитологического исследования иногда дают лечащему врачу косвенную диагностическую информацию.
Отрицательный ответ - клетки злокачественной опухоли (или другого заболевания, предполагаемого лечащим врачом) не обнаружены.
В таких случаях можно указать, какие элементы обнаружены (периферическая кровь, элементы воспаления и др.). Отрицательный результат цитологического исследования обычно не содержит информации о заболевании и формально не опровергает клинического предположения о патологическом процессе, его рассматривают как указание на необходимость продолжения диагностических исследований.
ЗНАЧЕНИЕ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ
Определенные трудности диагностики возникают в ситуации, когда вместо предполагаемой по клиническим данным патологии в утвердительном цитологическом диагнозе установлено другое заболевание. Уровень информации, содержащейся в утвердительном цитологическом диагнозе, связанный с определением природы поражения, может быть различным. Утвердительный диагноз злокачественной опухоли представляет пример первого (базового) уровня диагностической точности, часто достаточного для лечебных целей. Фактически во многих случаях при любой биопсии реально ожидают прежде всего вывод о добро- или злокачественном поражении.
Цитологическая верификация гистологической формы опухоли отражает второй уровень информации. Например, выявленные в мазке клетки злокачественной опухоли с признаками железистой дифференцировки позволяют диагностировать аденокарциному, установив при этом степень ее дифференцировки (высокую, умеренную, низкую). Следующий уровень диагностической информации при цитологическом исследовании - определение первичной или метастатической природы опухоли, а при исследовании метастаза - предположение о наиболее вероятной первичной локализации опухоли.
Цель исследования вносит определенные коррекции в цитологический диагноз. В частности, цель скрининга - профилактика и раннее выявление опухоли. Устанавливая цитологической диагноз во время скрининга, соблюдают принцип, позволяющий при сомнении в трактовке микроскопических данных или при дифференциальной диагностике пограничных случаев и опухоли, выказывая онкологическую настороженность, «завышать» цитологический диагноз. Это оправдано тем, что при скрининге специфичность метода - менее критический параметр, так как результаты всегда проверяют на последующих этапах уточняющей диагности¬ки и комплексного обследования больного.
На этапе уточняющей диагностики в специализированном отделении роль высокой достоверности цитологического диагноза возрастает. Именно поэтому в сомнительном случае пограничного поражения цитологический диагноз лучше не «завышать». Например, при невозможности проведения достоверной дифференциальной диагностики между тяжелой дисплазией эпителия и злокачественной опухолью шейки матки в условиях скрининга целесообразно высказать предположение о раке, а во время уточняющей диагностики по тому же мазку в условиях онкологического диспансера необходимо установить диагноз тяжелой дисплазии эпителия, тем самым избежать неправомерных лечебных воздействий. Тем не менее следует провести дополнительные исследования для установления точного диагноза.
ОГРАНИЧЕНИЯ ЦИТОЛОГИЧЕСКОЙ ДИАГНОСТИКИ
Цитологическая диагностика имеет ограничения:
неполноценный материал и недостаточная клиническая информация;
субъективизм и малый практический опыт цитолога;
недостаточное использование в практической работе объективных современных методов.
Несмотря на достижения цитологической диагностики, ошибки неизбежны. По некоторым данным, цитологические ошибки составляют 8,35% при раке и нераковых заболеваниях с локализацией в легких, средостении, пищеводе, желудке, молочной железе, шейке и теле матки, 14,6% - при патологических процессах в коже, мягких тканях, костях. Ошибки разделены на три группы: объективные, субъективные и технические.
Причины объективных ошибок:
отсутствие патогномоничных цитологических признаков злокачественности;
недостаточная изученность некоторых цитограмм;
многообразие цитологических картин злокачественных и доброкачественных процессов;
отсутствие гарантии того, что исследуемый материал из патологического очага, а не из окружающей ткани.
Причины субъективных ошибок:
недостаточная профессиональная подготовка врача, выполняющего цитологическое исследование;
игнорирование сведений о клинических проявлениях болезни, клинических данных и результатов исследования другими диагностическими методами;
недостаточная онкологическая подготовка врача-клинициста, получающего материал для цитологического исследования;
неправильная трактовка врачом-клиницистом результатов цитологического исследования.
Даже при соблюдении стандартных условий получения, приготовления и окрашивания мазков могут возникать трудности, связанные с различной интерпретацией клеточного состава разными специалистами. В клинической цитологии, помимо широкого спектра стандартных методов окрашивания препарата, используют дополнительные методики, позволяющие определять различные компоненты клеток (ДНК, РНК, гемосидерин, меланин, слизь, гликоген, липиды, пероксидазу, неспецифическую эстеразу, кислую и щелочную фосфатазу и др.). Активно применяют молекулярные и молекулярно-генетические методы диагностики: иммуноцитохимические, молекулярно-генетические (гибридизация in situ-FISH, CISH) и др.
Существуют различные возможности организации работы цитолога: в составе клинико-диагностической лаборатории, отдела патологической анатомии, цитологической лаборатории онкологического диспансера и научно-исследовательского института, централизованной цитологической лаборатории. Поскольку цитопатолог и патологоанатом в одном учреждении, как правило, - разные специалисты, а результаты цитологической диагностики постоянно сопоставляются с патогисто-логическими данными, у врачей-цитологов есть мощный стимул к развитию профессионализма. Значительный вклад в развитие цитологической службы России вносит Ассоциация клинических цитологов, которая прилагает значительные усилия по улучшению результатов цитологического исследования.
Повышению качества цитологической диагностики способствуют:
совершенствование профессионального обучения, тестирования, обеспечения и контроля качества цитологических исследований;
консультации по сложному диагностическому материалу. В большой лаборатории консультирование обычно проходит в пределах коллектива, однако при некоторых сложных случаях даже опытным специалистам необходимо посоветоваться с коллегами с опытом диагностики редких и сложных опухолей в других учреждениях. В связи с этим существует практика консультаций лично или по почте, обсуждения на заседаниях «круглого стола». В последнее время эту проблему помогает решить телемедицина;
объективизация цитологической диагностики с помощью автоматизированных систем, морфометрии, иммуноцитохимических и молекулярно-генетических реакций, методов определения различных компонентов ядра и цитоплазмы (ДНК, РНК, гемосидерина, меланина, слизи, гликогена, липидов, кислой и щелочной фосфатазы и др.).
Эти методы еще недостаточно используют в клинической практике.

 Строение молочной железы В норме молочная железа состоис из 15 20 радиально расположенных сегментов (долей), формирующихся вокруг выводных протоков, разделенных между собой жировой и коллагеновой соединительной тканью и сходящихся к соску.
Строение молочной железы В норме молочная железа состоис из 15 20 радиально расположенных сегментов (долей), формирующихся вокруг выводных протоков, разделенных между собой жировой и коллагеновой соединительной тканью и сходящихся к соску.
 Материал для цитологического исследования 1. Пунктат молочной железы. 2. Отпечатки с биоптата 3. Соскоб с ткани МЖ / опухоли, удаленной во время операции. 4. Выделения из соска (метод неэффективен для диагностики злокачественных новообразований МЖ, за исключением внутрипротокового рака). 5. Материал, полученный с эрозивных поверхностей. Мазки окрашиваются по методу Романовскому и его модификациями (по Паппенгейму, Лейшману).
Материал для цитологического исследования 1. Пунктат молочной железы. 2. Отпечатки с биоптата 3. Соскоб с ткани МЖ / опухоли, удаленной во время операции. 4. Выделения из соска (метод неэффективен для диагностики злокачественных новообразований МЖ, за исключением внутрипротокового рака). 5. Материал, полученный с эрозивных поверхностей. Мазки окрашиваются по методу Романовскому и его модификациями (по Паппенгейму, Лейшману).
 Методы окрашивания по Паппенгейму по Лейшману 1. Высушить мазок на воздухе. 2. Фиксация по Май Грюнвальду 3 мин. 3. Промыть водой. 4. Покраска азур эозином 20 30 мин. 5. Промыть водой. 6. Высушить на воздухе. 1. Высушить мазок на воздухе. 2. Фиксация по Лейшману 3 мин. 3. Промыть водой. 4. Покраска азур эозином 20 40 мин. 5. Промыть водой. 6. высушть на воздухе.
Методы окрашивания по Паппенгейму по Лейшману 1. Высушить мазок на воздухе. 2. Фиксация по Май Грюнвальду 3 мин. 3. Промыть водой. 4. Покраска азур эозином 20 30 мин. 5. Промыть водой. 6. Высушить на воздухе. 1. Высушить мазок на воздухе. 2. Фиксация по Лейшману 3 мин. 3. Промыть водой. 4. Покраска азур эозином 20 40 мин. 5. Промыть водой. 6. высушть на воздухе.
 Клеточные элементы при доброкачественных поражениях 1. Эпителиальные клетки протоков и ацинусов. 2. Миоэпителиальные клетки. 3. Апокринные клетки. 4. Макрофаги (пенистые клетки / молозивные тельца). 5. жировые клетки. 6. Гигантские многоядерные клетки. 7. Фиброциты / фибробласты. 8. Также могут быть – эритроциты, лимфоциты, нейтрофильные лейкоциты, гистиоциты. 9. Фон препарата – аморфные массы (секрет молочной железы, слизь)
Клеточные элементы при доброкачественных поражениях 1. Эпителиальные клетки протоков и ацинусов. 2. Миоэпителиальные клетки. 3. Апокринные клетки. 4. Макрофаги (пенистые клетки / молозивные тельца). 5. жировые клетки. 6. Гигантские многоядерные клетки. 7. Фиброциты / фибробласты. 8. Также могут быть – эритроциты, лимфоциты, нейтрофильные лейкоциты, гистиоциты. 9. Фон препарата – аморфные массы (секрет молочной железы, слизь)
 Клетки протоков и ацинусов располагаются в шаровидных структурах, в виде трубочек, типа «пчелиных сот» ; границы клеток неровные; ядра округлые/овальные, ядерная мембрана ровная; хроматин плотный; цитоплазма скудная
Клетки протоков и ацинусов располагаются в шаровидных структурах, в виде трубочек, типа «пчелиных сот» ; границы клеток неровные; ядра округлые/овальные, ядерная мембрана ровная; хроматин плотный; цитоплазма скудная
 Миоэпителиальные клетки ядра вытянутые, контур четкий и ровный; хроматин зернистый, равномерный; цитоплазма скудная; располагаются среди эпителиальных клеток Указаны стрелкой
Миоэпителиальные клетки ядра вытянутые, контур четкий и ровный; хроматин зернистый, равномерный; цитоплазма скудная; располагаются среди эпителиальных клеток Указаны стрелкой
 Апокринные клетки секретирующие клетки эпителия МЖ; располагаются разрозненно / в виде папиллярных (сосочковых) структур; границы клеток четкие; ядра чаще центрально / реже эксцентрично; цитоплазма базофильная. с гранулами
Апокринные клетки секретирующие клетки эпителия МЖ; располагаются разрозненно / в виде папиллярных (сосочковых) структур; границы клеток четкие; ядра чаще центрально / реже эксцентрично; цитоплазма базофильная. с гранулами
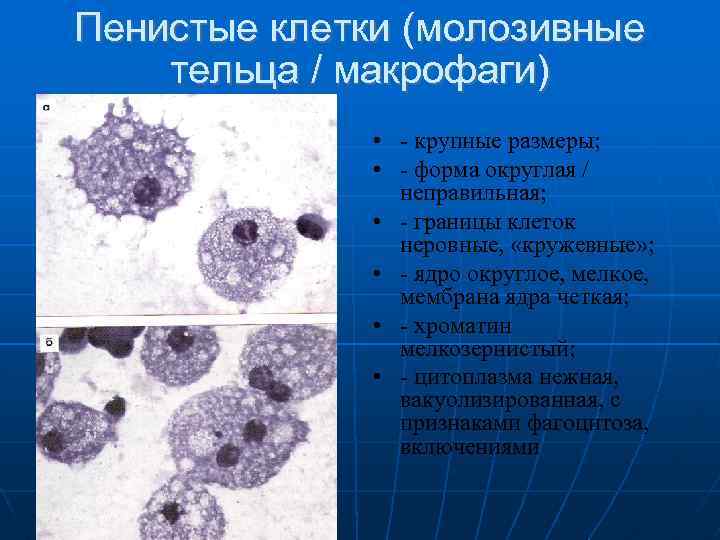 Пенистые клетки (молозивные тельца / макрофаги) крупные размеры; форма округлая / неправильная; границы клеток неровные, «кружевные» ; ядро округлое, мелкое, мембрана ядра четкая; хроматин мелкозернистый; цитоплазма нежная, вакуолизированная, с признаками фагоцитоза, включениями
Пенистые клетки (молозивные тельца / макрофаги) крупные размеры; форма округлая / неправильная; границы клеток неровные, «кружевные» ; ядро округлое, мелкое, мембрана ядра четкая; хроматин мелкозернистый; цитоплазма нежная, вакуолизированная, с признаками фагоцитоза, включениями
 Гигантская многоядерная клетка границы клетки неровные; ядра мелкие, округлые; цитоплазма вакуолизирована, разной степени базофилии могут встречаться при беременности, травмах, мастите, в послеродовом периоде, после лучевой терапии
Гигантская многоядерная клетка границы клетки неровные; ядра мелкие, округлые; цитоплазма вакуолизирована, разной степени базофилии могут встречаться при беременности, травмах, мастите, в послеродовом периоде, после лучевой терапии
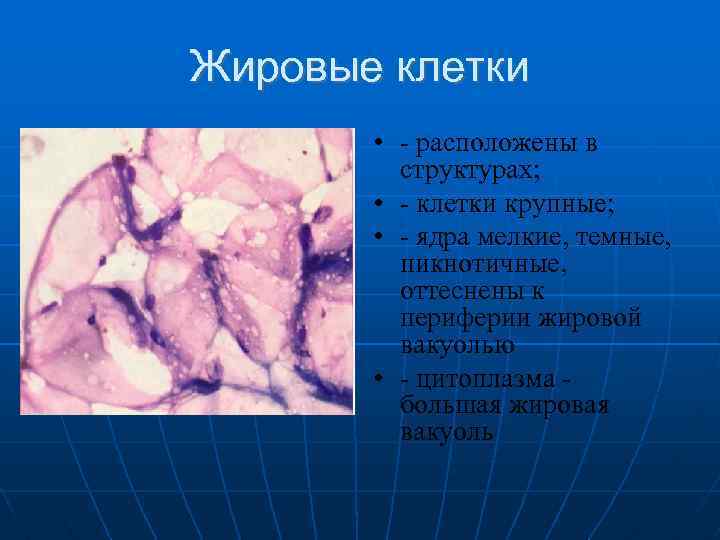 Жировые клетки расположены в структурах; клетки крупные; ядра мелкие, темные, пикнотичные, оттеснены к периферии жировой вакуолью цитоплазма большая жировая вакуоль
Жировые клетки расположены в структурах; клетки крупные; ядра мелкие, темные, пикнотичные, оттеснены к периферии жировой вакуолью цитоплазма большая жировая вакуоль
 Фиброциты, фибробласты веретенообразные, имеют отростки, вытянутые по полюсам; ядра округлые / вытянутые, располагаются центрально
Фиброциты, фибробласты веретенообразные, имеют отростки, вытянутые по полюсам; ядра округлые / вытянутые, располагаются центрально
 Доброкачественные поражения МЖ 1. Воспалительные поражения: острый мастит и абсцесс хронический мастит туберкулез МЖ эктазия протоков липогранулема 2. Пролиферативные поражения: фиброзно кистозная болезнь (ФКБ) киста гинекомастия 3. Доброкачественные опухоли МЖ фиброаденома МЖ (ФА) листовидная опухоль внутрипротоковая папиллома
Доброкачественные поражения МЖ 1. Воспалительные поражения: острый мастит и абсцесс хронический мастит туберкулез МЖ эктазия протоков липогранулема 2. Пролиферативные поражения: фиброзно кистозная болезнь (ФКБ) киста гинекомастия 3. Доброкачественные опухоли МЖ фиброаденома МЖ (ФА) листовидная опухоль внутрипротоковая папиллома
 Хронический мастит Картина продуктивного воспаления – нагноившаяся киста (макрофаги, сидерофаги, фибробласты, фиброциты, бесструктурная масса
Хронический мастит Картина продуктивного воспаления – нагноившаяся киста (макрофаги, сидерофаги, фибробласты, фиброциты, бесструктурная масса
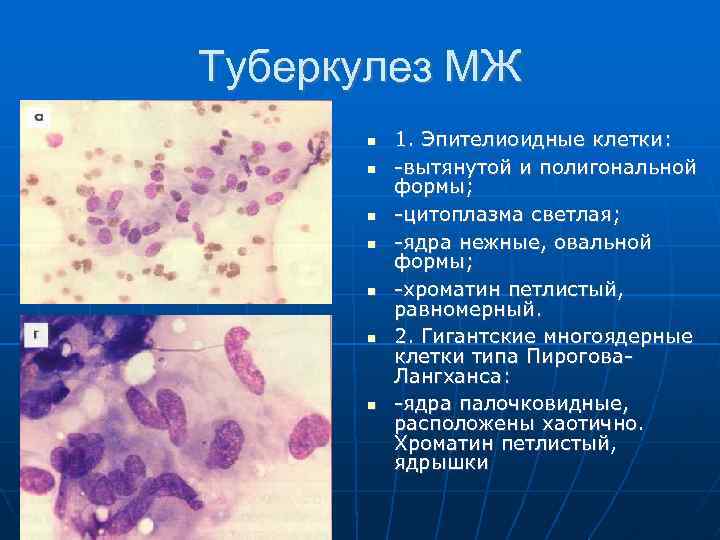 Туберкулез МЖ 1. Эпителиоидные клетки: вытянутой и полигональной формы; цитоплазма светлая; ядра нежные, овальной формы; хроматин петлистый, равномерный. 2. Гигантские многоядерные клетки типа Пирогова Лангханса: ядра палочковидные, расположены хаотично. Хроматин петлистый, ядрышки
Туберкулез МЖ 1. Эпителиоидные клетки: вытянутой и полигональной формы; цитоплазма светлая; ядра нежные, овальной формы; хроматин петлистый, равномерный. 2. Гигантские многоядерные клетки типа Пирогова Лангханса: ядра палочковидные, расположены хаотично. Хроматин петлистый, ядрышки
 Эктазия протока Возникает обычно в менопаузе, клиника симулирует рак. Гистологическая картина: расширение протоков в околососковой области в сочетании с фиброзом и картиной хронического воспаления, в просвете протоков – амморфные массы. Цитологическая картина: в пунктате – бесструктурное вещество, капли жира, макрофаги, могут быть нейтрофилы, фибробласты.
Эктазия протока Возникает обычно в менопаузе, клиника симулирует рак. Гистологическая картина: расширение протоков в околососковой области в сочетании с фиброзом и картиной хронического воспаления, в просвете протоков – амморфные массы. Цитологическая картина: в пунктате – бесструктурное вещество, капли жира, макрофаги, могут быть нейтрофилы, фибробласты.
 Липогранулема (жировой некроз) Пенистые макрофаги (ксантомные клетки) – крупные, небольшое гиперхромное ядро, обильная мелкоячеистая цитоплазма Гигантские многоядерные клетки Бесструктурные зернистые массы, капли жира, кусочки жировой ткани
Липогранулема (жировой некроз) Пенистые макрофаги (ксантомные клетки) – крупные, небольшое гиперхромное ядро, обильная мелкоячеистая цитоплазма Гигантские многоядерные клетки Бесструктурные зернистые массы, капли жира, кусочки жировой ткани
 Фиброзно-кистозная болезнь ФКБ – группа состояний, гиперпластические и/ или атрофические процессы паренхимы и стромы МЖ, часто сочетающееся с образованием кистозных полостей (30 названий). Одна из форм, которую можно диагностировать цитологически кистозная мастопатия. Кисты образуются на фоне галакторей, жирового некроза, внутрипротоковой папилломы. Жидкость чаще соломенно желтая, может быть кровянистая (рак?). Кисты обычно выстланы уплощенным железистым эпителием, часто с апокринной метаплазией, возможны мелкие папиллярные разрастания. При ФКБ могут быть изменения типа фиброаденомы, признаки атипии клеток. Заключение дается в предположительной форме.
Фиброзно-кистозная болезнь ФКБ – группа состояний, гиперпластические и/ или атрофические процессы паренхимы и стромы МЖ, часто сочетающееся с образованием кистозных полостей (30 названий). Одна из форм, которую можно диагностировать цитологически кистозная мастопатия. Кисты образуются на фоне галакторей, жирового некроза, внутрипротоковой папилломы. Жидкость чаще соломенно желтая, может быть кровянистая (рак?). Кисты обычно выстланы уплощенным железистым эпителием, часто с апокринной метаплазией, возможны мелкие папиллярные разрастания. При ФКБ могут быть изменения типа фиброаденомы, признаки атипии клеток. Заключение дается в предположительной форме.
 Фиброзно-кистозная болезнь Выстилка кисты – уплощенный эпителий полигональной формы, ядра округлые, овальные, расположены центрально, цитоплазма довольно обильная, базофильная.
Фиброзно-кистозная болезнь Выстилка кисты – уплощенный эпителий полигональной формы, ядра округлые, овальные, расположены центрально, цитоплазма довольно обильная, базофильная.
 Выделения из соска при ФКБ Могут быть бесцветными, беловатыми, желтоватыми, зеленоватыми. Цитологически: чешуйки плоского эпителия, гомогенные или бесструктурные массы, могут быть капли жира, лейкоциты, Клетки типа молозивных телец, эритроциты, эпителий МЖ, иногда в виде рыхлых сосочкоподобных структур.
Выделения из соска при ФКБ Могут быть бесцветными, беловатыми, желтоватыми, зеленоватыми. Цитологически: чешуйки плоского эпителия, гомогенные или бесструктурные массы, могут быть капли жира, лейкоциты, Клетки типа молозивных телец, эритроциты, эпителий МЖ, иногда в виде рыхлых сосочкоподобных структур.
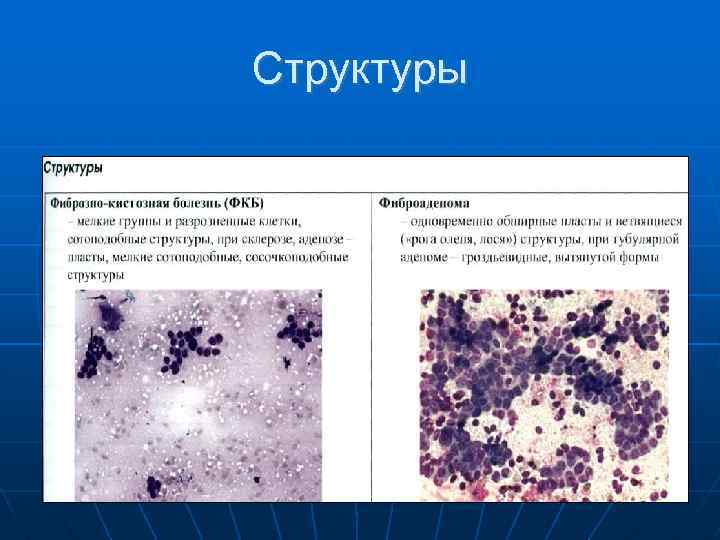
 Фиброаденома Это группа доброкачественных опухолей МЖ с пролиферацией и нарушением соотношения эпителиального и стромального компонентов. Цитологические особенности: обширные структуры («рога лося» , шаровидные), часто многослойные, с округлыми просветлениями («окна»), обилие голых овальных ядер, встречаются фиброциты, встречается нерезкая атипия структур, клеток и ядер (укрупнение, нагромождение, грубоватый хроматин, ядрышки).
Фиброаденома Это группа доброкачественных опухолей МЖ с пролиферацией и нарушением соотношения эпителиального и стромального компонентов. Цитологические особенности: обширные структуры («рога лося» , шаровидные), часто многослойные, с округлыми просветлениями («окна»), обилие голых овальных ядер, встречаются фиброциты, встречается нерезкая атипия структур, клеток и ядер (укрупнение, нагромождение, грубоватый хроматин, ядрышки).


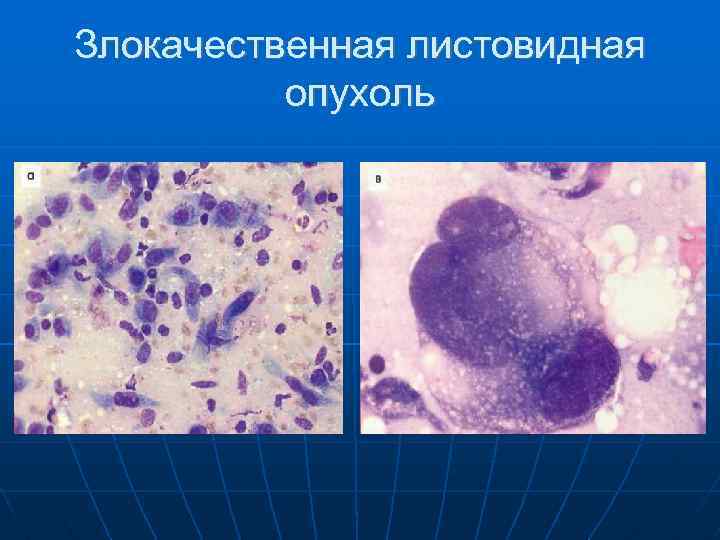
 Листовидная опухоль Разновидность фиброаденомы, сочетается пролиферация эпителиального и стромального компонентов. Заключение предположительное. Цитологически: обилие клеток, ветвящиеся, шаровидные структуры, атипия в эпителии, обилие стромальных клеток и зернистого вещества малинового цвета.
Листовидная опухоль Разновидность фиброаденомы, сочетается пролиферация эпителиального и стромального компонентов. Заключение предположительное. Цитологически: обилие клеток, ветвящиеся, шаровидные структуры, атипия в эпителии, обилие стромальных клеток и зернистого вещества малинового цвета.
 Внутрипротоковая папиллома Цитологические признаки. Клетки эпителия в виде сосочкоподобных структур (ядра располагаются эксцентричес ки, гиперхромные, цитоплазма обильная, с выраженной базофилией и мелкими вакуолями). . Эритроциты. . Макрофаги с гемосидерином.
Внутрипротоковая папиллома Цитологические признаки. Клетки эпителия в виде сосочкоподобных структур (ядра располагаются эксцентричес ки, гиперхромные, цитоплазма обильная, с выраженной базофилией и мелкими вакуолями). . Эритроциты. . Макрофаги с гемосидерином.
 Дифференциально диагностические критерии доброкачественных поражений молочной железы При дифференциальной диагностике необхлдимо учитывать: Фон, Клеточность, Число «голых» ядер, Количество эпителиальных групп разного типа, Количество клеток с апокринной метаплазией, Число пенистых макрофагов, количество стромальных элементов.
Дифференциально диагностические критерии доброкачественных поражений молочной железы При дифференциальной диагностике необхлдимо учитывать: Фон, Клеточность, Число «голых» ядер, Количество эпителиальных групп разного типа, Количество клеток с апокринной метаплазией, Число пенистых макрофагов, количество стромальных элементов.




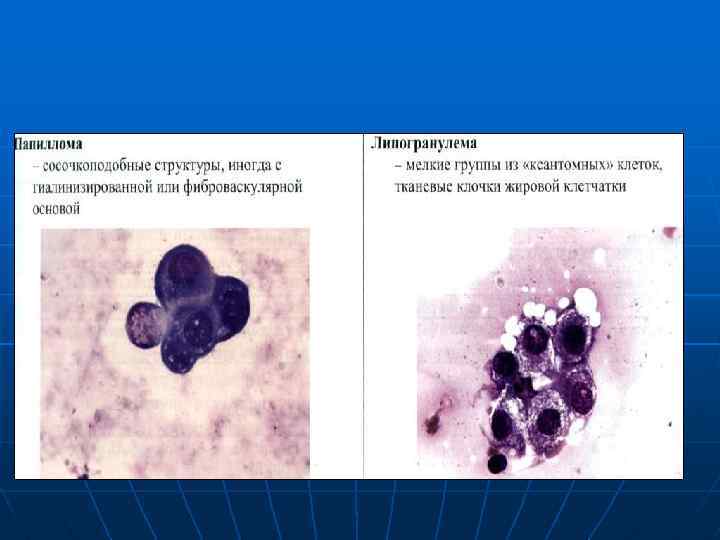


 Общие цитологические признаки рака МЖ 1. Клеточный и ядерный полиморфизм; разные размеры и форма клеток и ядер; неровные контуры ядерной мембраны; неравномерный, грубый, глыбчатый хроматин; полиморфные ядрышки. 2. Разрозненное (рыхлое) расположение клеток: обильный клеточный состав; нарушена ориентировка расположения клеток в структурах разрозненное расположение клеток с сохранившейся цитоплазмой. 3. Дегенеративные изменения клеток и ядер. 4. Нарушение ЯЦС
Общие цитологические признаки рака МЖ 1. Клеточный и ядерный полиморфизм; разные размеры и форма клеток и ядер; неровные контуры ядерной мембраны; неравномерный, грубый, глыбчатый хроматин; полиморфные ядрышки. 2. Разрозненное (рыхлое) расположение клеток: обильный клеточный состав; нарушена ориентировка расположения клеток в структурах разрозненное расположение клеток с сохранившейся цитоплазмой. 3. Дегенеративные изменения клеток и ядер. 4. Нарушение ЯЦС
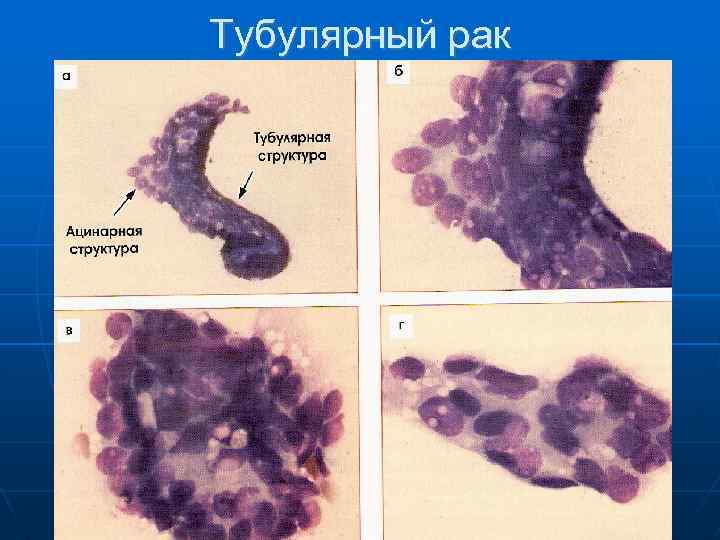
 Формы рака МЖ 1. Протоковый рак: внутрипротоковый рак (in situ); инфильтративный протоковый рак разной степени дифференцировки. 2. Тубулярный рак. 3. Дольковый рак: внутридольковый рак (in situ); инвазивный дольковый рак. 4. Медуллярный рак. 5. Папиллярный рак. 6. Рак Педжета. 7. Слизистый рак (коллоидный). 8. Апокриновый рак. 9. Скирр Неэпителиальная опухоль – саркома (развивается из мезенхимальной ткани МЖ, составляет 1%)
Формы рака МЖ 1. Протоковый рак: внутрипротоковый рак (in situ); инфильтративный протоковый рак разной степени дифференцировки. 2. Тубулярный рак. 3. Дольковый рак: внутридольковый рак (in situ); инвазивный дольковый рак. 4. Медуллярный рак. 5. Папиллярный рак. 6. Рак Педжета. 7. Слизистый рак (коллоидный). 8. Апокриновый рак. 9. Скирр Неэпителиальная опухоль – саркома (развивается из мезенхимальной ткани МЖ, составляет 1%)

 Протоковый рак Рис. 75. Та же больная. Пунктат молочной железы. Высокодифференцированный протоковый рак. Структуры с плотным расположением клеток, несколько напоминающие нормальные структуры, однако отмечается потеря полярности расположения клеток, неровные и нечеткие границы ядерной мембраны, в части клеток грубые глыбки хроматина. Окрашивание по Паппенгейму. Х 1 ООО
Протоковый рак Рис. 75. Та же больная. Пунктат молочной железы. Высокодифференцированный протоковый рак. Структуры с плотным расположением клеток, несколько напоминающие нормальные структуры, однако отмечается потеря полярности расположения клеток, неровные и нечеткие границы ядерной мембраны, в части клеток грубые глыбки хроматина. Окрашивание по Паппенгейму. Х 1 ООО
 Дольковый рак (3 -17%) Клинически может быть двухстороннее или многофокусное поражение. Характерен скудный клеточный состав. Час то первый пунктат из опухоли бывает непол ноценным. При альвеолярном варианте кле ток может быть больше. Естественно, более обильным может быть и соскоб, полученный во время операции (рис. 93 95). Опухолевые клетки расположены разрозненно. Клетки мелкие, можно принять их за добро качественные, однако ядра имеют грубый вид, что подозрительно в отношении рака. Образование коротких цепочек из трех четы рех клеток. Цитоплазма скудная, ядра расположены экс центрически, в некоторых клетках просве ты внутри цитоплазмы. Иногда встречаются мишеневидные вакуоли в цитоплазме, клет ки типа перстневидных. Клетки педжетоидного типа. Ядерно цитоплазменное соотношение сдви нуто в сторону ядра. Ядра, как правило, мелкие, плотные, компак тные, округлые, незначительно, но четко от личаются по размерам. Ядрышки, как прави ло, отсутствуют. Контуры ядерной мембраны гладкие. Хроматин четкий, но ядрышки не просматриваются.
Дольковый рак (3 -17%) Клинически может быть двухстороннее или многофокусное поражение. Характерен скудный клеточный состав. Час то первый пунктат из опухоли бывает непол ноценным. При альвеолярном варианте кле ток может быть больше. Естественно, более обильным может быть и соскоб, полученный во время операции (рис. 93 95). Опухолевые клетки расположены разрозненно. Клетки мелкие, можно принять их за добро качественные, однако ядра имеют грубый вид, что подозрительно в отношении рака. Образование коротких цепочек из трех четы рех клеток. Цитоплазма скудная, ядра расположены экс центрически, в некоторых клетках просве ты внутри цитоплазмы. Иногда встречаются мишеневидные вакуоли в цитоплазме, клет ки типа перстневидных. Клетки педжетоидного типа. Ядерно цитоплазменное соотношение сдви нуто в сторону ядра. Ядра, как правило, мелкие, плотные, компак тные, округлые, незначительно, но четко от личаются по размерам. Ядрышки, как прави ло, отсутствуют. Контуры ядерной мембраны гладкие. Хроматин четкий, но ядрышки не просматриваются.

 Медуллярный рак МЖ (5 -7%) Цитологические особенности Цитологическая картина медуллярного рака характеризуется следующими признаками: лимфоидные элементы разной степени зрело сти; клетки рака иногда присутствуют в неболь шом количестве; опухолевые клетки крупные; клетки не образуют каких либо структур; резко выражен клеточный и ядерный поли морфизм, четко определяются ядрышки. 5 лет живут 64 100%
Медуллярный рак МЖ (5 -7%) Цитологические особенности Цитологическая картина медуллярного рака характеризуется следующими признаками: лимфоидные элементы разной степени зрело сти; клетки рака иногда присутствуют в неболь шом количестве; опухолевые клетки крупные; клетки не образуют каких либо структур; резко выражен клеточный и ядерный поли морфизм, четко определяются ядрышки. 5 лет живут 64 100%


 Папиллярный рак МЖ (1 -2%) Цитологические признаки Цитологическая картина папиллярного рака может напоминать внутрипротоковую папилло му эритроциты, макрофаги с гемосидерином, сосочкоподобные структуры. Однако в отличие от внутрипротоковой папилломы фон препарата более «грязный» (разрушенные клетки, детрит), отмечается клеточный и ядерный полиморфизм, особенно характерен грубый неравномерно рас пределенный хроматин; сосочкоподобные струк туры рыхлые, встречаются разрозненно лежащие клетки с атипией ядер и сохранившейся цитоплаз мой. При невозможности провести морфолгическую дифдиагностику между папиллярным раком и внутрипротоковой папилломой лучше склоняться к папилломе из за благополучного течения рака.
Папиллярный рак МЖ (1 -2%) Цитологические признаки Цитологическая картина папиллярного рака может напоминать внутрипротоковую папилло му эритроциты, макрофаги с гемосидерином, сосочкоподобные структуры. Однако в отличие от внутрипротоковой папилломы фон препарата более «грязный» (разрушенные клетки, детрит), отмечается клеточный и ядерный полиморфизм, особенно характерен грубый неравномерно рас пределенный хроматин; сосочкоподобные струк туры рыхлые, встречаются разрозненно лежащие клетки с атипией ядер и сохранившейся цитоплаз мой. При невозможности провести морфолгическую дифдиагностику между папиллярным раком и внутрипротоковой папилломой лучше склоняться к папилломе из за благополучного течения рака.

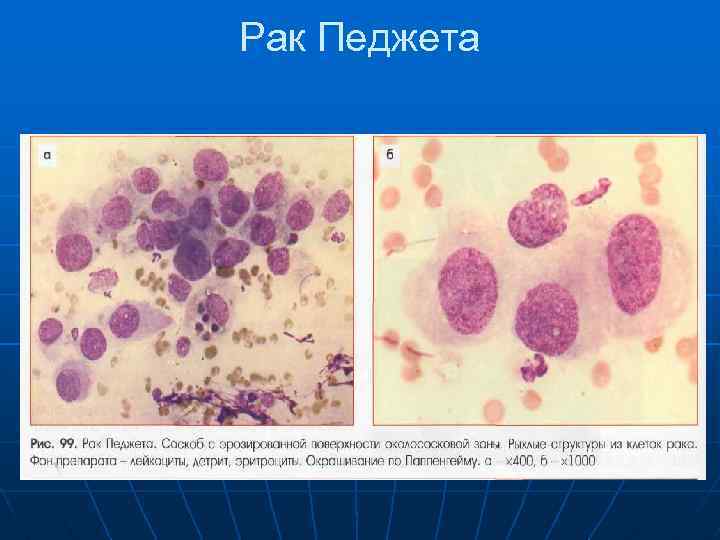
 Рак Педжета (1 -4%) Цитологические признаки Материалом для цитологического исследова ния может быть пунктат опухоли и/или эрозиро ванной поверхности соска и околососковой зоны (при прорастании опухоли на область соска). Для рака Педжета характерны следующие цитологи ческие признаки (рис. 99, 100): опухолевые клетки крупные, относительно однотипные, несколько напоминают клетки плоского эпителия; форма клеток округлая или неправильно овальная; контуры клеток волнистые, неясно обрисо ванные «кружевные» ; ядра крупные, округлые или овальные, гиперхромные, расположены эксцентрически, кон туры ядер сравнительно ровные; хроматин мелкоточечный или мелкозернис тый; 2 3 крупных полиморфных ядрышка; цитоплазма светлая или слабо базофильная, негомогенная, мелкозернистая или слегка ва вакуолизированная.
Рак Педжета (1 -4%) Цитологические признаки Материалом для цитологического исследова ния может быть пунктат опухоли и/или эрозиро ванной поверхности соска и околососковой зоны (при прорастании опухоли на область соска). Для рака Педжета характерны следующие цитологи ческие признаки (рис. 99, 100): опухолевые клетки крупные, относительно однотипные, несколько напоминают клетки плоского эпителия; форма клеток округлая или неправильно овальная; контуры клеток волнистые, неясно обрисо ванные «кружевные» ; ядра крупные, округлые или овальные, гиперхромные, расположены эксцентрически, кон туры ядер сравнительно ровные; хроматин мелкоточечный или мелкозернис тый; 2 3 крупных полиморфных ядрышка; цитоплазма светлая или слабо базофильная, негомогенная, мелкозернистая или слегка ва вакуолизированная.
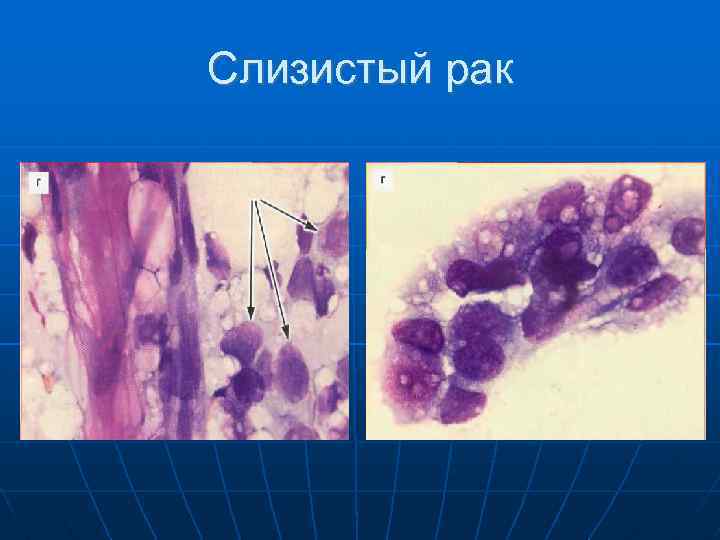
 Слизистый (коллоидный) рак (2 -5%) Цитологические признаки Клетки рака: расположены небольшими группами и разрозненно; средних размеров; признаки злокачественности выражены не резко; ядра гиперхромные, несколько отличаются по размерам, хроматин распределен относи тельно равномерно; цитоплазма может быть обильной, базофильной, гомогенно или неравномерно окрашенной, нередко в ней имеются вакуоли (слизь внутриклеточно); нередко встречаются тяжи из фиброцитов, отграничивающие тяжи слизи. 10 лет живут 80 10%.
Слизистый (коллоидный) рак (2 -5%) Цитологические признаки Клетки рака: расположены небольшими группами и разрозненно; средних размеров; признаки злокачественности выражены не резко; ядра гиперхромные, несколько отличаются по размерам, хроматин распределен относи тельно равномерно; цитоплазма может быть обильной, базофильной, гомогенно или неравномерно окрашенной, нередко в ней имеются вакуоли (слизь внутриклеточно); нередко встречаются тяжи из фиброцитов, отграничивающие тяжи слизи. 10 лет живут 80 10%.
 Апокриновый рак Диагноз ставят, если апокриновых клеток не менее 75%. Цитологические признаки выраженный клеточный и ядерный полиморфизм; клетки очень крупных размеров; ядра крупные, полиморфные, располагаются в большинстве клеток эксцентрически (если апокринные клетки незначительно отличают ся по размерам и форме, это не рак, для рака характерен резко выраженный полиморфизм); цитоплазма обильная, гомогенная или слегка зернистая.
Апокриновый рак Диагноз ставят, если апокриновых клеток не менее 75%. Цитологические признаки выраженный клеточный и ядерный полиморфизм; клетки очень крупных размеров; ядра крупные, полиморфные, располагаются в большинстве клеток эксцентрически (если апокринные клетки незначительно отличают ся по размерам и форме, это не рак, для рака характерен резко выраженный полиморфизм); цитоплазма обильная, гомогенная или слегка зернистая.
И.П. Шабалова, Т.В.Джангирова, Н.Н.Волченко, К.К.Пугачев
Российская медицинская академия последипломного образования
Воспалительные поражения
Воспалительные поражения молочной железы редко бывают объектом цитологического исследования, лишь небольшая часть из них имеет инфекционную этиологию.


- Острый мастит и абсцесс
[показать]
Острый мастит почти всегда является осложнением, связанным с лактацией и кормлением ребенка грудью. Этиологическим агентом мастита обычно бывает стафилококк или стрептококк, который проникает в молочную железу через трещины в соске, фактором, способствующим развитию заболевания, является застой молока. Клиническая картина характеризуется покраснением, уплотнением, болезненностью участка железы. Гистологически отмечается диффузная, преимущественно нейтрофильная инфильтрация участка молочной железы, иногда с разрушением структур протока, дольки и окружающей стромы.
Обычно диагноз устанавливается клинически и лечение проводится без цитологического исследования. Иногда абсцесс вскрывают, чтобы обеспечить дренаж полости.
В некоторых случаях приходится проводить дифференциальную диагностику с воспалительной формой рака, в этом случае необходима пункция. В пунктате обнаруживают нейтрофильные гранулоциты, макрофаги, обильный некротический фон, иногда - реактивные клетки эпителия протоков.
[показать]
- Туберкулез молочной железы
[показать]
Микобактерии туберкулеза могут проникать в железу через млечные протоки, а также по лимфатическим путям (из лимфатических узлов корня легкого, средостения, подмышечных лимфатических узлов), гематогенным путем (при остром милиарном туберкулезе). Обычно наблюдается узловатая, свищевая или язвенная форма туберкулеза.
Цитологические признаки:
- Эпителиоидные клетки (рис. 12):
- вытянутой и полигональной формы;
- цитоплазма светлая;
- ядра нежные, овальной формы, границы четкие;
- хроматин петлистый, распределен равномерно
- Гигантские многоядерные клетки типа Пирогова-Лангханса:
- ядра палочковидные, расположены хаотично, хроматин петлистый, губчатый, мелкие ядрышки
- Эпителиоидные клетки (рис. 12):
- Эктазия протока
[показать]
Эктазия протоков обычно возникает у женщин в постменопаузе. Клиническая картина может симулировать рак. Гистологически поражение проявляется расширением крупных протоков в субареолярной области. Отмечается перидуктальный фиброз и инфильтрация пораженного участка элементами хронического воспаления. В просвете протоков имеются аморфные массы.
В цитологических препаратах, полученных при пункции, обнаруживают бесструктурное вещество, капли жира, макрофаги, могут встречаться нейтрофильные гранулоциты, фибробласты.
- Липогранулема (жировой некроз)
[показать]
Возникновение липогранулемы может быть связано с разрывом протока при эктазии протока или кисты при фиброзно-кистозной болезни. В этом случае поражение может располагаться в глубоких отделах молочной железы.
Причиной развития липогранулемы также может быть травма, бытовая или вследствие операционного вмешательства; в последнем случае липогранулема чаще располагается поверхностно. Клинически липогранулема обычно проявляется как плотное образование в молочной железе, иногда симулирующее рак.
Гистологическая картина характеризуется очагами жирового некроза с образованием гранулем из гигантских многоядерных гистиоцитов, макрофагов, заполненных каплями жира (липофаги, устаревший термин - ксантомные клетки), лимфоидных элементов. Аспират бывает, как правило, обильным, крошковатым, содержит много жира.
Цитологическая картина (рис. 13, а-е):
- Пенистые макрофаги (ксантомные клетки): клетки крупные, ядро небольшое, округлое, гиперхромное, цитоплазма обильная, мелкоячеистая (содержит мелкие капли жира).
- Гигантские многоядерные клетки, являющиеся характерным признаком липогранулемы. Ядра гиперхромные, иногда укрупненные, мелкоячеистая цитоплазма.
- Бесструктурные зернистые массы, капли жира, тканевые клочки жировой клетчатки, составляющие фон препарата.
- Иногда встречаются другие элементы воспаления, обычно в небольшом числе.
- Могут присутствовать клетки эпителия, но обычно их бывает немного.
Дифференциальный диагноз проводится с туберкулезным маститом. Гигантские ксантомные клетки могут напоминать клетки рака. В этом случае правильной дифференциальной диагностике помогает внимательный просмотр клеток на большом увеличении: для одноядерных и многоядерных ксантомных клеток характерны округло-овальные ядра одинаковых размеров, мелкоячеистая структура цитоплазмы.
Хронический мастит чаще является гранулематозным поражением вторичного характера, связанным с системным заболеванием, таким, как туберкулез или саркоидоз, может быть следствием абсцесса молочной железы (рис. 11).
Пролиферативные поражения
Фиброзно-кистозная болезнь (ФКБ)
ФКБ - "фоновые" процессы с разной степенью риска - сборная группа, включающая гиперпластические и/или атрофические процессы паренхимы и стромы или одного из этих элементов. Степень выраженности гиперплазии и/или атрофии бывает различной, в связи с чем и морфологические проявления заболевания могут быть самыми разнообразными. Как правило, изменения со стороны паренхимы и стромы сочетаются с образованием мелких или крупных кистозных полостей. Поражение обычно связано с дисгормональными процессами (см. "Мастопатии у женщин фертильного возраста" , симптомы заболевания (локальная или диффузная болезненность, нагрубание молочной железы или ее участков) нередко усиливаются перед менструацией. В постменопаузе нередко отмечается регрессия поражения.









Собирательное понятие фиброзно-кистозная болезнь (ФКБ) (мастопатия) включает до 30 различных названий этой болезни: доброкачественная дисплазия, дисгормональная гиперплазия, дисгормональная дисплазия, кистозная мастопатия, кистозная болезнь, кистозный фиброаденоматоз, хронический кистозный мастит, болезнь Реклю, болезнь Шиммельбуша, кистозный склероз и т. д.
Согласно Международной статистической классификации болезней 1995 г., в группу "доброкачественных дисплазий" молочной железы входят: киста, диффузная кистозная мастопатия, фиброаденоз, фибросклероз, эктазия протоков и неуточненные доброкачественные дисплазий. Более целесообразным для описания этой группы поражений считается термин ФКБ, который чаще всего используется в литературе в связи с тем, что термином дисплазия в настоящее время обычно обозначают внутриэпителиальные неоплазии (предраковые процессы). Термин ФКБ (мастопатия) иногда объединяет также такие, по сути, весьма различные патологические состояния, как аденоз, аденоматоз, интраканаликулярная папиллома, атипическая гиперплазия и прочие варианты узловой гиперплазии.
Фиброзно-кистозная болезнь является широко распространенным заболеванием, однако в последней гистологической классификации опухолей молочной железы (ВОЗ, 2003) не выделена в отдельную рубрику. Это связано с тем, что, как уже было отмечено, фиброзно-кистозная болезнь - собирательное понятие, имеющее широкие диагностические рамки, не отражающие злокачественного потенциала этого процесса.
Гистологические особенности: микроскопические изменения при фиброзно-кистозной болезни включают кистозное расширение протоков, апокриновую метаплазию протокового эпителия, внутридолевой и внутридольковый фиброз, аденоз (увеличение ацинарных структур с пролиферацией концевых отделов желез) и внутрипротоковую пролиферацию эпителия различной степени выраженности (рис. 14, 15).
В цитологических препаратах из молочной железы мы не видим четко морфологической структуры поражения, поэтому судить о форме ФКБ в большинстве наблюдений врачу-цитологу не представляется возможным. Одна из форм ФКБ, при которой можно установить диагноз цитологически, - киста, кистозная мастопатия [показать]
Киста
В зависимости от механизма образования кисты могут быть различными, в том числе:
- содержащие молоко (галактоцеле);
- являющиеся результатом травматического жирового некроза;
- с образованием внутрипротоковой папилломы
Кисты молочной железы могут быть единичными и множественными, одно- и многокамерными. Кисты выстланы уплощенным или кубическим и цилиндрическим эпителием, часто с апокринной метаплазией, иногда с мелкими папиллярными разрастаниями. Кисты обычно представляют собой четко очерченные округлые образования, однако их не всегда удается четко отличить от других состояний: фибромы, липомы, папилломы, гемангиомы, аденомы, абсцесса, метастаза, а иногда и от первичной злокачественной опухоли молочной железы. Таким образом, аспирационная пункция четко ограниченных узлов является необходимой процедурой.
Гистологические особенности : крупные кисты обычно выстланы однослойным уплощенным эпителием, однако иногда эпителиальная выстилка отсутствует. В этих случаях стенки кисты бывают представлены соединительной тканью.
В связи с тем, что хирургического вмешательства по возможности стараются избегать, при клинической картине кисты пункция является методом выбора, который при крупных кистах является не только диагностической, но в большинстве наблюдений и лечебной процедурой. Рецидивы кист после правильно выполненной пункции встречаются редко. Рак в кисте также встречается редко (0,05-0,5% наблюдений), однако в связи с тем, что такая возможность существует, цитологическое исследование содержимого кисты следует проводить обязательно.
Жидкость обычно бывает прозрачной, соломенно-желтого цвета; в этом случае цитологическое исследование, как правило, лишь подтверждает доброкачественный характер кисты. Опасения в ее доброкачественном характере могут быть при наличии мутной, кровянистой или коричневой жидкости, при этом нужно особенно тщательно изучить клеточный состав препаратов.
Цитологическая картина
Как правило, клеточный состав мазков из материала кисты бывает скудным: единичные "пенистые клетки" и небольшое число элементов выстилки кисты. Это или уплощенные, или апокринные клетки. Элементы выстилки кисты, как правило, располагаются пластами, и клетки имеют разные размеры.





- Уплощенные клетки крупные, полигональной формы, с обильной цитоплазмой голубого или серо-голубого цвета, часто с множеством отростков. Ядра средних размеров, хроматин "разрежен", часто просматривается ядрышко (рис. 16). Нередко встречаются многоядерные уплощенные клетки, ядра могут несколько отличаться по размерам, что в сочетании с укрупненными ядрышками и грубым хроматином может вызвать сложности цитологической диагностики. В пользу доброкачественного характера поражения свидетельствует обильная цитоплазма, отсутствие клеточного и ядерного полиморфизма.
- мелких и средних размеров располагаются в группах. Мелкие клетки имеют базофильную цитоплазму, небольшое, центрально расположенное ядро. Ввиду выраженной базофилии цитоплазмы структура ядра просматривается с трудом. В клетках средних размеров ядра более крупные, часто располагаются эксцентрически, имеют округлую форму, хроматин несколько разрежен, распределен равномерно. Цитоплазма обильная, окрашена неравномерно, как правило, по периферии в виде более интенсивно окрашенной "шапочки", нередко с базофильными или оксифильными гранулами (рис. 17-23; окрашивание по Паппенгейму).
Эксцизионная биопсия кисты показана в следующих случаях:
- Обнаружение патологических изменений при пневмоцистографии (уплотнение или неровность стенки кисты, сосочковые структуры в просвете, многокамерные кисты).
- Геморрагическая жидкость, даже при отсутствии данных за злокачественный процесс при цитологическом исследовании.
- Остаточные массы после аспирации жидкости.
- Трехкратный рецидив накопления жидкости.
Другие варианты ФКБ характеризуются следующими признаками (рис. 24, 25):
- необильный клеточный состав;
- небольшие скопления клеток неопределенной формы или в виде сотоподобных структур;
- апокринные клетки единичные или в группах; их может быть много при выраженной апокринной метаплазии;
- единичные миоэпителиальные клетки;
- могут быть пенистые клетки;
- единичные "голые" ядра разрушенных клеток, округлой или овальной формы.
При фиброзно-кистозной болезни могут быть изменения, представляющие сложности для дифференциальной диагностики с фиброаденомой, структуры с пальцевидными выростами, "окошки" и прочие (рис. 26) (см. также ниже "Фиброаденома молочной железы). Поэтому заключение о фиброзно-кистозной болезни обычно дается в предположительной форме ("Гиперплазия эпителия молочной железы, возможно ФКБ").
Также при фиброзно-кистозной болезни может отмечаться атипия клеток, вызывающая сомнения в доброкачественном характере поражения (рис. 27; окрашивание по Паппенгейму).
Гипертрофия грудной железы у мужчин (рис. 28). Обычно имеется протоковая и перидуктальная гиперплазия со стромальной пролиферацией. Чаще отмечается одностороннее поражение. Причиной может быть гормональный дисбаланс, иногда - прием анаболических стероидов. Чаще встречается в периоде полового созревания и в пожилом возрасте, а также у мужчин с циррозом печени и опухолями яичка.
Выделения из соска при ФКБ
Встречаются достаточно часто. Могут быть бесцветными, но, как правило, имеют беловатый, желтоватый или зеленоватый оттенок. В цитологических мазках обнаруживают чешуйки плоского эпителия, гомогенные или бесструктурные массы, могут встречаться капли жира, лейкоциты, клетки типа молозивных телец, эритроциты, эпителий. При галакторее клеточный состав напоминает состав молозива или молока: на фоне гомогенного бесструктурного вещества присутствуют обильные капли жира, различное число клеток типа молозивных телец и группы из клеток эпителия протоков, иногда в виде рыхлых сосочкоподобных структур (рис. 29).
Доброкачественные опухоли молочной железы
- Фиброаденома молочной железы
[показать]
Фиброаденомы - группа доброкачественных опухолей молочной железы с пролиферацией и нарушением соотношения эпителиального и стромального компонента. Это самые распространенные опухоли молочной железы у женщин. Возникновение фиброаденомы связывают с локальной чувствительностью ткани молочной железы к воздействию эстрогенных гормонов, она встречается в любом возрасте после полового созревания, но чаще развивается у молодых женщин до 30 лет. Может быть как одиночное, так и множественное поражение. При пальпации опухоль легко подвижна, кожа над ней не изменена, регионарные лимфатические узлы не увеличены.







Различают периканаликулярную, интраканаликулярную и смешанную фиброаденому.
Гистологические особенности
Периканаликулярная фиброаденома характеризуется пролиферацией стромальных клеток вокруг протоков.
При интраканаликулярной фиброаденоме пролиферирующие стромальные клетки сдавливают протоки с образованием щелевидных структур. Стромальный компонент бывает особенно выражен в опухоли у молодых женщин и девушек, часто со значительной пролиферацией клеток соединительной ткани в сочетании с миксоматозом (ослизнением), а также гиалинозом и отложением кальцинатов. Эпителиальный компонент демонстрирует различную степень пролиферации, встречаются очаги апокриновой и плоскоклеточной метаплазии, а также отмечается довольно выраженная пролиферация миоэпителия.
Ювенильная (гигантская) фиброаденома характеризуется выраженной, чаще периканаликулярной и иногда периинтраканаликулярной пролиферацией стромальных элементов и эпителиальной гиперплазией.
Листовидные опухоли
Листовидные опухоли - особая группа опухолей, для которых характерна пролиферация и стромального и эпителиального компонента с образованием своеобразных листовидных структур. Различают доброкачественную, злокачественную и пограничную листовидную опухоль.
Доброкачественная листовидная опухоль - интраканаликулярная фиброаденома с выраженной пролиферацией стромальных клеток веретенообразной формы с мономорфными ядрами, с редкими митозами. Значительная клеточность стромы отмечается в месте контакта с эпителиальным компонентом. В опухоли могут быть очаги некроза, а также мышечной, жировой, хрящевой и костной метаплазии.
Злокачественная листовидная опухоль характеризуется выраженной клеточностью стромального компонента с образованием пучковых структур, полиморфизмом и гиперхромией клеточных элементов, очагами выраженной митотической активности. Как правило, образуются структуры фибросаркомы, но могут быть и липосаркома, остеохондросаркома и рабдомиосаркома.
Пограничная листовидная опухоль диагностируется выраженной пролиферацией стромального компонента, но отсутствие выраженной митотической активности, полиморфизма и гиперхромии ядер не позволяет трактовать имеющиеся изменения как саркому.
Цитологические особенности
Цитологически отличить фиброаденому от ФКБ достаточно проблематично, однако некоторые признаки позволяют предположить наличие этой опухоли. Для нее характерны:
- обширные структуры ("рога оленя, лося", шаровидные структуры);
- часто в структурах клетки располагаются в два и более слоев;
- в многослойных структурах могут быть округлые участки просветления ("окна"), состоящие из одного ряда клеток; обилие "голых" овальных ядер;
- может присутствовать значительное число фиброцитов;
- чаще, чем при ФКБ, отмечается атипия структур, клеток и ядер (укрупнение размеров, нагромождение клеток и ядер, грубый хроматин, ядрышки), но расположены клетки примерно на одинаковом расстоянии друг от друга, ориентированы в одном направлении, контуры ядер ровные, хроматин распределен равномерно, ядрышки мелкие, одинаковых размеров (рис. 30-34).
Гомогенное бесструктурное вещество ярко-малинового цвета с заключенными в нем фиброцитами является достаточно четким критерием фиброаденомы; особенно часто оно обнаруживается при интраканаликулярной фиброаденоме и листовидной опухоли (рис. 35), при периканаликулярной фиброаденоме такая субстанция встречается редко (рис. 36).
Если есть атипия клеток, то необходимо отметить ее наличие.
[показать]
- Обильный клеточный состав.
- Структуры больших размеров из эпителиальных клеток (ветвящиеся, в виде рогов оленя, лося, шаровидные, пласты и проч.).
- Атипия в эпителиальном компоненте, выраженная в разной степени, однако, как правило, связи между эпителиальными клетками достаточно прочные и клетки располагаются в скоплениях и структурах.
- Обилие стромальных клеток.
- Фрагменты стромы малинового цвета с заключенными в них фиброцитами, расположенные в тесной связи с эпителиальными клетками или отдельно от них.
- Фон препарата нередко представлен гомогенным или зернистым веществом розовато-малинового цвета.
- "найденные изменения соответствуют (или "более всего соответствуют") фиброаденоме (возможно, листовидной)";
- "найденные изменения более всего соответствуют доброкачественной листовидной опухоли".







Часто при первичном обращении к врачу обнаруживается опухоль значительных размеров (до 100 мм и более), однако при выявлении опухоли на ранних стадиях ее развития она может быть и небольшой. При пальпации опухоль обычно менее плотная и менее подвижная, чем обычная фиброаденома. Дифференциальный диагноз между листовидной опухолью и гигантской фиброаденомой можно провести только при гистологическом исследовании.
Предположить листовидную опухоль позволяют следующие цитологические признаки (рис. 37):
Заключение о листовидной опухоли также дается в предположительной форме:
Если стромальный компонент выражен значительно и помимо клочков малинового цвета присутствует большое число разрозненно лежащих стромальных клеток (типа фиброцитов) без выраженных признаков атипии и мы не можем исключить пограничную опухоль, следует дать заключение: "Найденные изменения соответствуют (или "более всего соответствуют") листовидной опухоли".
Если в стромальном компоненте отмечается клеточный и ядерный полиморфизм, можно предположить наличие злокачественной листовидной опухоли (см. раздел: "Злокачественная листовидная опухоль").
Однако иногда розовато-малиновая субстанция и просветления в виде "окон" встречаются и при ФКБ, и при сочетании ФКБ с фиброаденомой (рис. 38-40).
При фиброаденоме нередко отмечается атипия эпителиальных клеток (рис. 41, 42).
Сложности дифференциальной диагностики доброкачественного и злокачественного поражений могут встречаться при сочетании ФКБ и фиброаденомы при склерозирующем аденозе.
Рыхло расположенные стромальные элементы при фиброаденоме также могут симулировать рак (рис. 43).
[показать]



Чаще развивается у женщин в пременопаузе или в менопаузе.
Клинические признаки
Выделения из соска чаще отмечаются при доброкачественных поражениях, чем при раке. Внутрипротоковая папиллома является наиболее частой причиной появления выделений из соска, которые обычно бывают бурого или кровянистого цвета. Лечение хирургическое - секторальная резекция.
Гистологические особенности
Внутрипротоковая папиллома сопровождается образованием сосочковых структур в просвете протока, представленных эпителиальными и миоэпителиальными клетками, выстилающими фиброваскулярную "ножку" (рис. 44).
Внутрипротоковые папилломы разделяются на центральные с поражением крупных протоков и периферические, возникающие в протоково-дольковой единице, как правило, множественные.
В папилломе могут быть очаги воспаления, некроза, апокриновой, плоскоклеточной, жировой, муцинозной, костной и хрящевой метаплазии. Степень пролиферации эпителиального компонента различна, поэтому иногда трудно дифференцировать внутрипротоковую папиллому и внутрипротоковый папиллярный рак. В этом помогает оценка цитологических признаков клеточной анаплазии.
Цитологические признаки
- Клетки эпителия в виде сосочкоподобных структур (ядра располагаются эксцентрически, цитоплазма обильная).
- Эритроциты.
- Макрофаги с гемосидерином.
При наличии всех трех признаков или первых двух принято устанавливать уверенное цитологическое заключение о внутрипротоковой папилломе (рис. 45, 46). Обычно оно совпадает с гистологическим диагнозом, однако в единичных наблюдениях при гистологическом исследовании резецированного участка молочной железы при подобной цитологической картине обнаруживают фиброзно-кистозную болезнь с сосочковыми разрастаниями эпителия протоков. Возможна также противоположная ситуация, когда в цитологических препаратах обнаруживаются лишь клетки типа молозивных телец и бесструктурное вещество, а гистологически выявляется внутрипротоковая папиллома.
Таким образом, как при наличии, так и при отсутствии классических цитологических критериев внутрипротоковой папилломы для подтверждения диагноза необходимы другие методы исследования, например дуктография.
Сосочкоподобные структуры из эпителиальных клеток могут встречаться и в пунктатах из молочной железы (рис. 47).
Дифференциально-диагностические критерии доброкачественных поражений молочной железы
Дифференциальная диагностика различных доброкачественных поражений молочной железы представляет определенные сложности, хотя на основании ряда признаков можно предположить тот или иной патологический процесс. Для этого необходимо учитывать:
|
Источник : И.П. Шабалова, Т.В.Джангирова, Н.Н.Волченко, К.К.Пугачев. Цитологический атлас: Диагностика заболеваний молочной железы.- М.-Тверь: ООО "Издательство "Триада", 2005 | ||||
В результате даже возможного возникновения заболевания в молочной железе, необходимо не затягивать с дифференциальной диагностикой и цитологическим исследованием тканей в области груди, потому как ранняя стадия поддается лечению более быстро и в лучшей степени.
Кому же необходимо цитологическое исследование груди?
Цитологическая диагностика очень информативна, а достоверность при этом составляет порядка 95 - 98 %. Поэтому данное исследование необходимо в следующих случаях:
- при наличии новообразования для уточнения этиологии происхождения клеток - злокачественные или доброкачественные;
- для установки степени дифференцировки опухолевых клеток, а так же для определения подвида по структуре и изменению формы;
- для определения стадии распространенности образования;
- для получения информации об изменениях фона протекающего заболевания, к примеру, возникновение хронических воспалений в очаге поражения;
- в качестве дополнительного источника изучения флоры бактериального характера;
- для исходного прогноза заболевания.
Очень важно, что цитологическое исследование молочной железы обязательно проводят в для лучшей расшифровки интерпретации результатов.
Что представляет собой цитология молочной железы?
Цитологическое исследование молочных желез – это один из методов диагностики, направленный на оценку и изучение клеточного материала.
Данный вид обследования дает возможность увидеть динамику изменений морфологии на клеточном уровне в период не только болезни, но и лечения, то есть, можно, не дожидаясь конечного результата, оценить эффективность назначенной терапии.
Метод цитологии достаточно доступен в плане денежных средств, поэтому воспользоваться им может любой человек, попавший в группу риска.
Для исследования отбирают материал при помощи пункции молочной железы. Основной целью метода будет правильно расшифровать и диагностировать заболевание, во избежание лишних оперативных манипуляций.
Разновидность цитологической диагностики
На сегодняшний день диагностика в цитологии молочной железы очень разнообразна, а так же современна и качественна.
К распознаванию и получению материала ткани новообразований относят следующие методы:
- отпечаток с трепанобиоптата;
- при выделении из молочных желез – отделяемое;
- интраоперационный;
- жидкостной цитологии.
Способ получения пробы зависит от места расположения опухоли, а так же ее структуры и формы.
ТАБ (тонкоигольная аспирационная биопсия молочной железы) – самый простой и малотравматичный метод забора материала, проводимый достаточно безболезненно и быстро.
Используемый инструмент схож по принципу работы с вакуумным насосом. Отобранные для исследования клетки при применении давления засасываются для того, чтобы выявить их этиологию происхождения.
Прокол пораженного очага в груди будет проведен при этом полой тонкой иглой.

Метод предоперационной трепанобиопсии молочных желез – дорогостоящий метод и при этом более травматичный. Применяется при следующих случаях:
- нет возможности пропальпировать опухоль в груди;
- имеются ;
- при in situ;
- при формах рака молочной железы со слабо выраженной атипией, к примеру тубулярный рак или дольковый рак.
По чувствительности способ забора материала не сильно различается с ТАБ, но при этом информативность данных на порядок выше. При тонкоигольной аспирационной - от 82,3 до 97 %, при трепанобиопсии от 90 до 100 %.
Исследование отделяемого молочной железы осуществляется с помощью сцеживания выделяемой жидкости. После проводят цитологический анализ путем взятия мазков-отпечатков на определение клеточного состава.
Как правило, он напоминает состав выделяющегося молозива или молока. Этот метод называют также эксфолиативной цитологией.
Интраоперационная цитология возможна в случае удаления новообразования молочной железы во время операции и взятие в дальнейшем с ткани соскоб на диагностику; а жидкостная, в свою очередь, принадлежит морфологическому методу исследования.
В качестве материала используют пунктаты из новоорбразований, отпечатки, а так же отделяемое из сосков. Жидкостный метод исследования является наиболее точным для изучения материала тканей.
Дифференциальная диагностика
Дифференциальная диагностика рака молочной железыпридетальном обследовании позволяет правильно и своевременно установить диагноз в 80 % случаев.
Помимо злокачественных образований, в области груди могут возникнуть и доброкачественные, к примеру, фиброаденомы, маститы или фиброзно-кистозная болезнь.
Фиброзно-кистозная мастопатия имеет симметричный процесс, располагающийся там, где железистая ткань более выражена.
Фиброаденомы имеют приглаженную поверхность и прочную консистенцию. Оба новообразования достаточно подвижны в ткани.
Мастит характеризуется покраснением пораженного очага, повышением температуры тела. Начинается острыми болями, а так же молочная железа увеличивается в размере.
Точное подтверждение при дифференциальной диагностике получают после и появления результата цитологического исследования.
Подготовка к обследованию
Результат исследования будет составлен достаточно быстро, что позволит вовремя начать необходимое лечение и своевременно выявить причину возникновения патологического состояния пролиферации ткани.
Перед процедурой необходимо придерживаться следующих правил:
- За неделю до цитологического исследования нельзя принимать антикоагулирующие средства, в том числе и Аспирин.
- Во время обследования необходимо быть в бюстгальтере.
- В день забора материала запрещено использовать любые ароматические вещества, в том числе и использовать дезодорант.
- Перед взятием пунктата или отделяемой жидкости следует помыть грудь.
Несмотря на жесткий запрет в употреблении коагулянтов, прием успокоительных медикаментов разрешен.
Техника проведения процедуры
Цитологию молочной железы можно произвести несколькими способами. В зависимости от выбора взятия материала и техника проведения будет различна.
В случае забора материала при помощи пункции будет следующий алгоритм действий:
- При помощи доктор выявляет предполагаемое место новообразования и подбирает тщательно точку в области груди для проведения прокола.
- Место укола, а так же прилегающий участок ткани к нему обрабатывается антисептиком. Если грудь небольшого размера, то можно позволить обработать ее кожный покров полностью.
- Пункция обязательно выполняется только полой аспирационной иглой.
- Сбор содержимого образования выполняется вакуумным всасывающим способом за 3 движения.
- Игла достается из ткани молочной железы.
- Место пункции дополнительно обрабатывается антисептическим раствором, а на место укола накладывается бактерицидный пластырь.
Специалисты советуют записываться на процедуру с 6 дня по окончание 2-ой недели менструального цикла, так как именно в этот отрезок времени молочные железы характеризуются податливостью.
Цитологический мазок при биопсии равномерным слоем наносят на стекло, заранее продезинфицированное. После обрабатывают смесью эфирных масел и этилового спирта для того, чтобы он не подсыхал.

Отделяемое из молочной железы добывают путем сцеживания необходимого количества жидкости. Для сохранности информативности мазка, нанесенного в дальнейшем на стекло, применяются специальные аэрозоли.
Взятие биоптата при операционном вмешательстве вызовет болезненные ощущения, так как на месте возможного образования будут делать надрез и прикладывать стекло для получения материала.
В случае мягкого содержимого, отпечаток останется на поверхности стекла, твердого – будет выполнен соскоб с разреза измененной ткани.
Возможные противопоказания для проведения процедуры
В настоящее время процедуру нельзя проводить если есть подозрение на рак внутриэпителиальный с ограниченным очагом поражения.
К более простым видам противопоказаний можно отнести следующие причины:
- обострение соматических болезней организма;
- обнаруженная инфекция;
- температура тела выше нормы;
- нарушение свертываемости крова;
- не так давно по времени до обследования было уже проведено оперативное вмешательство.
Ну и конечно же абсолютным ограничением проведения исследования будет период беременности и грудного вскармливания.
Расшифровка цитологии
Самая благоприятная картина интерпретации результатов нормы. Когда ткани, используемые для анализа, не содержат атипичных клеток, дополнительных включений и воспаления так же не обнаружено.
Часто при цитологии, в том числе и эксфолиативной, обнаруживают доброкачественный состав клеток образований.
Фиброзно-кистозная болезнь – пролиферативное заболевание, включающее в себя до 30 различных схожих заболеваний.
Поражение протекает с изменениями строения паренхимы и стромы с образованием кистозных полостей. Связан недуг в основном с процессами.
Гистологические особенности фиброзно-кистозного мастита:
- могут присутствовать ксантомные клетки;
- единичные пенистые макрофаги;
- голоядерные клетки;
- признаки внутрипротоковой пролиферации эпителия различные по степени выраженности.
Макрофаги – это те клетки, которые распознают и уничтожают бактерии, токсины и инородные частицы в организме.
Функционируют они в тканях при нормальных показателях организма в том числе. В случае большого скопления означает, что орган поражен патологическим процессом.
Если макрофагов слишком много, значит, им есть с чем бороться в организме.

Еще одна разновидность - . Частота выявления данной патологии составляет не более 10 % от общего числа доброкачественных новообразований. Особенности изменения:
- заметная пролиферация клеток кубического эпителия;
- низкая степень атипии клеток;
- появление , окрашенных кровью.
В единичных случаях может быть болезненный узел, локализирующийся в околососковой области груди, при этом с соском не связи нет.
В случае выделений из соска желтоватого или зеленоватого оттенка незамедлительно используют метод эксфолиативной цитологии, и как правило, диагностируют галакторею.
Типичные признаки в исследуемом материале:
- чешуйки плоского эпителия;
- лейкоциты;
- на фоне бесструктурного вещества – обильные капли жира;
- эритроциты;
- клетки эпителия.
Так же иногда могут встречаться клетки по типу молозивных телец.
Патологическое состояние, при котором из молочных желез самопроизвольно истекает молоко или молозиво, при этом процесс не связан с прикладыванием малыша к груди.
В заключении хочется добавить, что эксфолиативная цитология пользуется большей популярностью, нежели чем остальные методы исследования за счет быстроты взятия материала.
При этом эпителиальная ткань молочной железы не повреждается, а процесс пролиферации обнаружить достаточно легко.
Примеры использования РТМ-диагностики в
маммологии
(обследования проводились на микроволновом маммографе РТМ-01-РЭС).
1.Пациентка К., 58 лет.
Маммография
: фиброзно-кистозная мастопатия
фиброзного характера. Рубцовые изменения.
Клиника
: обе железы с явлениями диффузной кистозной мастопатии.
Послеоперационный рубец местами уплотнен. Узловые образования не определяются.
Регионарные лимфатические узлы не увеличены.
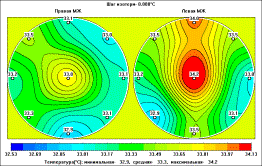
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в верхнем внутреннем квадранте.
Диагностическая пункция – эритроциты, капли жира.
Поле внутренних температур пациентки
К., 58 лет
Заключение онколога
: диффузная фиброзно-кистозная
мастопатия.
Учитывая заключение РТМ-диагностики, пациентке было назначено контрольное обследование
через 3 месяца.
Спустя 4 месяца.
РТМ – заключение
: термограмма характерна
для заболевания левой молочной железы в верхнем внутреннем квадранте.
Клиника
: левая молочная железа рубцово – изменена. Под ареолой
узловое образование плотноэластической консистенции до 1 см в диаметре с довольно
четкими контурами. Регионарные лимфатические узлы не увеличены.
Заключение онколога
: узловая фиброзно-кистозная мастопатия,
подозрение на рак.
Диагностическая пункция
: бесструктурные массы, единичные лейкоциты.
Маммография
: фиброзно-кистозная мастопатия, слева появление
узлового образования до 1,5 см в диаметре, в месте фиброза, с ободком просветления.
Диагностическая пункция
: цитограмма рака.
Окончательное заключение онколога: рак левой молочной железы.
2. Пациентка К., 53 года.
Маммография
: выраженная диффузная фиброзно-кистозная
мастопатия, неравномерное рассасывание ткани.
Клинический осмотр
: участок локального фиброза в верхних отделах
левой молочной железы.
Диагностическая пункция
: эритроциты, капли жира.
Заключение
: фиброзно-кистозная мастопатия.
РТМ – заключение
: термограмма характерна для заболевания левой
молочной железы на границе верхних квадрантов.
Поле внутренних температур пациентки К., 53 года.
Спустя 4 месяца
Клиника
: в левой молочной железе на границе верхних квадрантов
определяется участок тестоватой консистенции с ободком просветления.
Заключение:
узловая фиброзно-кистозная мастопатия, подозрение
на рак левой молочной железы.
Маммография
: на фиброзном фоне определяется участок узловой
мастопатии местами с тяжистым контуром, размером до 2,5 см в диаметре.
Заключение: подозрение на рак левой молочной железы.
Диагностическая пункция
: капли жира.
В городской больнице № 60 пациентке была произведена секторальная
резекция левой молочной железы со срочным гистологическим исследованием.
Результаты гистологического исследования
: инфильтративный
дольковый рак, в одном лимфатическом узле метастазы рака.
Послеоперационное заключение онколога
: рак левой молочной
железы IIб стадии.
Произведена мастэктомия по Пейти слева.
3. Пациентка Л., 33 лет.
Клиника
:
послеоперационный рубец
справа. В молочных железах явление умеренно выраженной дольчатости, тяжистости,
узловые образования не определяются. Заключение
: фиброзно-кистозная
мастопатия.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной
железы на границе нижних квадрантов.

Температурное поле пациентки Л., 33 лет
Спустя 1год и 8 месяцев.
Маммография
: Умеренно выраженная диффузная фиброзно-кистозная
мастопатия с мелкокистозным компонентом слева.
Клиника
: фиброзно-кистозной мастопатия, слева молозивные выделения
с примесью сукровицы.
Диагностическая пункция
: капли жира
Спустя еще 7 месяцев.
Клиника
: выделения слева серозные. В молочных железах явление
фиброзно-кистозной мастопатии.
Спустя еще 8 месяцев.
Клиника
: фиброзно-кистозная мастопатия с наличием узлового
образования слева в нижнем квадранте у ареолы. Киста?
Маммография
: остатки железистого треугольника, узловое образование
слева размером до 2 см в диаметре, типа кисты.
Диагностическая пункция
: цитологическая картина рака, возможно
слизистого.
Окончательный диагноз: рак левой молочной железы T2N0M0 II стадия.
4. Пациентка Л., 59 лет.
Маммография
Клиника
: Диффузная фиброзно-кистозная мастопатия.
РТМ – заключение
: Термограмма характерна для заболевания правой
молочной железы в хвостовом отделе.
 
|
Поле внутренних температур и термограмма пациентки Л., 59 лет
.
По результату РТМ-диагностики была произведена
диагностическая пункция.
Результат: цитограмма рака
.
5. Пациентка Б., 57 лет.
Клиника
: В левой молочной железе на границе
нижних квадрантов определяется узловое образование размером 14 мм с четкими
границами (УЗИ). При диагностической пункции получено густое содержимое.
Маммография
: Фиброзно-кистозная мастопатия. Узловое образование
на границе нижних квадрантов типа кисты.
Цитологическое исследование
: Капли жира, эритроциты.
РТМ-диагностика
: Термограмма характерна для заболевания
левой молочной железы на границе нижних квадрантов.

Поле внутренних температур и термограмма пациентки
Б., 57 лет.

Температурное поле кожи и совмещенная термограмма пациентки Б., 57 лет.
Гистологическое исследование: Инфильтрующий внутрипротоковый рак.
6. Пациентка П., 58 лет.
Маммография
: на границе наружных квадрантов
левой молочной железы определяется узловое образование неправильной формы,
размером около 3,5 см в диаметре. Структура молочной железы диффузно изменена.
Кожа, ареола утолщены.
Заключение
: отечная форма рака левой молочной железы.
Клиника
: жалобы на болезненное образование в левой молочной
железе, которое пациентка заметила 2 дня назад, поднялась температура до
38?С. Объективно – левая молочная железа резко гиперемирована, отечна, сосок
втянут. На границе наружных квадрантов пальпируется больших размеров инфильтрат,
болезненность при пальпации. В левой аксилярной области пальпируется увеличенный
лимфатический узел.
Заключение
: острый мастит.
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы.
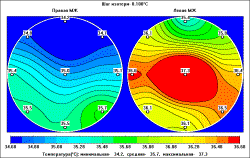
Поле внутренних температур пациентки П., 58 лет (до
лечения)
Спустя 5 месяцев
пациентка была вызвана
для контрольного РТМ-обследования
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в нижнем наружном квадранте.

Поле внутренних температур пациентки П., 58 лет (после лечения).
Клинически у пациентки наблюдалась положительная динамика
при лечении острого мастита, однако очаг повышенной температуры в нижнем
наружном квадрате левой молочной железы не исчезал.
Спустя неделю пациентка обратилась к врачу из-за сильной боли в молочной железе,
а вскоре ее прооперировали по поводу рецидивирующего мастита.
При плановом гистологическом исследовании выявлен внутрипротоковый
рак
молочной железы
7. Пациентка Б., 45 лет.
Клиника
: на фоне фиброзно-кистозной мастопатии
на границе верхних квадрантов левой молочной железы нечетко пальпируется
уплотнение в виде грубой деформации тканей, с кожей не спаянное.
Маммография
: На границе верхних квадрантов левой молочной
железы определяется узловое образование неправильной формы
размером 1,5 х 0.7 см с тяжистыми контурами.
Заключение
: подозрение на рак левой молочной железы.
Диагностическая пункция
: бесструктурные массы, капли жира
Пересмотр рентгенограммы
: данных за рак нет.
РТМ-диагностика
: термограмма характерна для заболевания левой
МЖ на границе верхних квадрантов ближе к верхнему наружному квадранту.

Температурное поле и термограмма пациентки Б., 45 лет.
Пациентке была выполнена секторальная резекция левой молочной
железы.
Диагноз установлен после планового гистологического исследования
:
инвазивный протокововый рак, 0.9 см в диаметре, ни в одном из 11 лимфатических
узлов метастазы рака не обнаружены.
8. Пациентка Б., 50 лет.
Клиника
: в верхнем наружном квадранте
левой молочной железы определяется железистый компонент со склонностью
к узлообразованию
Маммография
: диффузная фиброзно-кистозная мастопатия более
выраженная в наружных отделах левой молочной железы.
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы.

Температурное поле и термограмма пациентки Б., 50 лет.
Диагностическая пункция
: среди эритроцитов
деструктивно измененные клетки с предраковой пролиферацией.
Пересмотр маммографических снимков
(сделанных 4 месяца до
этого): участок узловой мастопатии в верхнем наружном квадранте левой молочной
железы размером до 1,5см в диаметре, во внутреннем квадранте левой молочной
железы определяется гиперплазированная доля.
Пациентке была выполнена радикальная мастэктомия по Пейти по поводу
рака левой молочной железы.
9. Пациентка Т., 61 лет.
Первое РТМ обследование было проведено после лечения острого
мастита
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы с очагом в верхнем наружном квадранте.

Клиника
: После проведенной терапии отечность
и гиперемия левой молочной железы исчезла. Сохраняется участок локального
фиброза.
Заключение
: Остаточные признаки левостороннего мастита. Подозрение
на рак левой молочной железы.
Диагностическая пункция
: капли жира, эритроциты.
Спустя 3 месяца
Маммография
: Без существенной динамики. В левой молочной железе
в верхнем наружном квадранте участок фиброза прежних размеров с разнокалиберными
кальцинатами.
Клиника
: Явлений воспаления и отечности нет. Сосок в левой
молочной железе втянут (всегда). Уплотнения и узловые образования не определяются.
РТМ-диагностика
: группа риска, позитивная динамика, требуется
повторное РТМ-обследование.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 6 месяцев.
Спустя еще 6 месяцев.
Клиника
: Жалоб нет. Признаков воспаления и отечности
нет. Ограниченный фиброз в левой молочной железе. Подозрение на рак левой
молочной железы.
Маммография
: На фоне инволютивных изменений в левой молочной
железе в верхнем наружном квадранте определяется участок перестройки структуры
ткани размером до 1,0 см. с тяжистыми контурами, малой интенсивности.
Заключение
: Подозрение на рак левой молочной железы.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной железы.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 1 месяц
Клиника
: После нормализации вновь отмечается гиперемия,
отечность наружных отделов левой молочной железы. Заключение
:
острый левосторонний мастит, подозрение на рак левой молочной железы.
С диагнозом подозрение на рак левой молочной железы (без цитологической верификации)
рекомендована госпитализация.
В хирургическом отделении пациентке была произведена радикальная мастэктомия
левой молочной железы по Пейти и затем проведена лучевая терапия.
10. Пациентка С., 40 лет.
Маммография
: умеренно выраженная фиброзно-кистозная
мастопатия. В правой молочной железе в нижнем наружном квадранте определяется
узловое образование неправильной формы с тяжистыми контурами, средней
интенсивности, размером до 1,5 см в диаметре.
Заключение
Клиника
: молочные железы без особенностей. Выделений нет.
В правой молочной железе в нижнем наружном квадранте пальпируется округлое
подвижное плотное образование диаметром 1,5 см. Других уплотнений и узловых
образований не определяется.
Заключение
: подозрение на рак правой молочной железы.
Диагностическая пункция
: капли жира.
: эритроциты, капли жира.
РТМ - диагностика
: Термограмма характерна для заболевания
правой молочной железы.

Температурное поле и термограмма пациентки С., 40 лет.
Учитывая клиническую картину, данные маммографии
и РТМ – рекомендована госпитализация с диагнозом: подозрение на рак
правой молочной железы.
Пациентке была произведена секторальная резекция правой молочной железы со срочным
гистологическим исследованием – узловая фиброзно-кистозная мастопатия.
Плановое гистологическое исследование
: медуллярный рак молочной
железы, диаметр опухолевого узла 1,7 *1,2*1,2 см.
Окончательный диагноз – рак правой молочной железы T 1 N 0 M 0 1 стадия.
11. Пациентка П., 51 лет.
Представляет интерес история болезни больной, перенесшей
радикальную секторальную резекцию и лучевую послеоперационную терапию.
В результате у пациентки образовались грубые рубцы. Через 2 года после
проведенного лечения больная была обследована в филиале ММД. Клинически
и рентгенологически получены сомнительные данные, не позволившие определенно
высказаться в отношении рецидива рака в рубце.
Данные РТМ выявили четкую гипертермию в локальной точке рубца. Последующее пункционное
исследование подтвердило наличие рецидива рака в рубце.

Температурное поле кожи и совмещенная термограмма пациентки П,51 лет.
Клиника:
в наружных отделах правой молочной
железы пальпируется участок локального фиброза. Отек правой руки после
плавания- лимфостаз
Маммография:
в верхнем наружном квадранте правой молочной
железы определяется участок локального фиброза с нечеткими контурами размером
около 1,5см. Отрицательная динамика.
Заключение
: подозрение на рак правой молочной железы.
РТМ – обследование:
термограмма характерна для заболевания
правой молочной железы у ареолы. Появление термоасимметрии по ИК датчику на
границе наружных квадрантов у ареолы в правой молочной железе.
Диагностическая пункция:
цитограмма рака
Гистологическое заключение: в зоне послеоперационного рубца подкожно
определяется узелок диаметром 0,4 см - рецидив инфильтрирующего протокового
рака.
12. Пациентка К., 54 лет.
Январь 98г
.- Маммография
: фиброзно-жировая
инволюция с участками фиброза.
Клиника
: жалобы на уплотнение справа. Справа на грудной
стенке липома.
Диагностическая пункция
: капли жира.

РТМ - диагностика
: группа риска. Наблюдается повышение
внутренних температур по обеим молочным железам, больше слева. Требуется повторное
РТМ - обследование.
Февраль 98г
.- РТМ - диагностика
: термограмма
характерна для заболевания левой молочной железы.

Температурное поле и термограмма пациентки К., 54 лет.
Повторная диагностическая пункция
: капли
жира.
Декабрь 98г.
- Жалоб нет.
Диагностическая пункция:
капли жира.
Октябрь 99г.
: диагностическая пункция
: капли
жира.
2001г.
- Маммография:
фиброзно-жировая инволюция.
Клиника:
в молочных железах на фоне явлений жировой инволюции
узловые образования не определяются. Справа, по средне - подмышечной линии
пальпируется образование плотной консистенции диаметром около 3 см, типа
фибролипомы. В многочисленных диагностических пункциях атипичных клеток не
выявлено. Рекомендовано хирургическое лечение.
2003г.
Жалоб нет. В 2002г - резекция узла на левой доле
щитовидной железы.
Маммография:
Слева, в верхнем наружном квадранте определяется
узловое образование неправильной формы с нечеткими контурами размером около
1,5см. Подозрение на рак левой молочной железы.
УЗИ:
Слева в верхнем наружном квадранте визуализируется
участок 0,9*1,05 см неоднородной структуры без четких контуров с разрывом
связок Купера. Подозрение на рак левой молочной железы.
Клиника:
Слева в верхнем наружном квадранте пальпируется
уплотнение до 1см.
Диагностическая пункция
: цитограмма рака.
РТМ-диагностика:
термограмма характерна для заболевания левой
молочной железы в верхнем наружном квадранте на периферии.


Температурное поле и термограмма пациентки К., 54 лет, спустя 4года 6 месяцев.
Окончательный диагноз – рак левой молочной железы T 1 N 0 M 0 1 стадия.




