Опасно ли переливание крови ребенку. Переливание крови и ее компонентов детям. Окончание операции в детской хирургии. Мы в социальных сетях
Переливание крови при низком гемоглобине назначают только в экстренных случаях, когда его уровень опускается за пределы критической фазы, а именно меньше 60 г/л. Благодаря этим мерам, не только показатели железа стремительно повышаются, но и общее самочувствие значительно поправляется. Несмотря на выраженное положительное действие от процедуры, последствия переливание крови при низком гемоглобине не всегда предсказуемы.
Как происходит переливание крови для восстановления гемоглобина
Процесс переливания крови при сниженных показаниях гемоглобина в медицинской терминологии именуется гемотрансфузия. Осуществляется он только в условиях стационара и под бдительным наблюдением медицинского персонала. Переливают кровь, чтобы повысить содержание железа, от здорового донора к реципиенту. Процедура возможна только при совпадении группы крови и резус-фактора.
Последовательность обязательных действий при переливании крови:
- Доктор выясняет, имеются ли веские причины для гемотрансфузии, а также есть ли противопоказания. Сбор анамнеза в данном случае обязателен, у пациента необходимо выяснить: проводилась ли ранее переливание гемотрансфузионной среды для повышения гемоглобина, не возникали аллергические реакции либо побочные эффекты, наличие хронических заболеваний и другие индивидуальные особенности организма, которые необходимо учесть.
- После проведения лабораторных исследований персональных показателей крови пациента, таких как группа и резус-фактор. Потребуется дополнительное подтверждение первоначальных данных уже на месте, то есть в стационаре. Для этого в медицинском учреждении проводится повторный анализ, и показатель сравнивается с лабораторным - данные обязаны полностью совпадать.
- Подобрать максимально соответствующую донорскую эритроцитарную массу для переливания крови при низком гемоглобине. В случае хоть малейшего не совпадения даже по одному показателю, переливание крови с целью повышения гемоглобина не разрешается. Доктор должен удостовериться, чтобы упаковка была герметична, а в паспорте указана вся информация относительно номера и даты заготовки, фамилии донора, его группы и резуса, наименования организации заготовителя, срока годности и подпись врача. Продолжительность хранения донорского гематотрансфузионого состава варьируется от 20 до 30 дней. Но даже при полном соответствии всем показателям при визуальном осмотре, специалист не должен обнаружить в ней никаких посторонних сгустков или пленок. После доскональной проверки качества проводится повторный анализ на подтверждение группы и резуса.
- Совместимость проверяется с использованием системы AB0, при этом на специальном стекле соединяются донорская с кровью реципиента.
- Для проверки сочетаемости по резус-фактору в специальную пробирку добавляют две части сывороточной массы крови пациента, одну часть донорской, часть полиглюкина, 5 миллилитров физраствора и при вращении наблюдают за происходящей реакцией.
- После изучения данных совместимости проводят биологическую пробу, путем струйного введения реципиенту 25-ти миллилитров донорской крови. Она вводится трехкратно с интервалом между впрыскиваниями в три минуты. В это время за пациентом пристально наблюдают, если сердечные сокращения и пульс нормальные, лицо без признаков покраснения и общее самочувствие стабильно, то плазма допускается к переливанию.
- Кровь не применяется в первозданном виде, переливают различные ее составляющие в зависимости от назначений. При низком гемоглобине переливают эитроцитарную массу. Вводится этот компонент кровяного потока капельным путем при скорости 40–60 капель в минуту. Пациент непрестанно должен находиться под контролем врача, который следит за его общим самочувствием, пульсом, давлением, температурой, состоянием кожных покровов, с последующим занесением сведений в медицинскую карту.
- По окончании процесса пациенту необходим покой в течение двух часов. Еще сутки он находится под наблюдением врача, затем сдает на анализ кровь и мочу.
- После завершения переливания оставляют примерно 15 миллилитров сыворотки крови реципиента и эритроцитарной массы донора. Их сохраняют в холодильной камере около 2 суток, если появится необходимость сделать анализ, в случае возникновения осложнений.
Гемотрансфузия при малокровии разрешена не всем, исключение составляют люди, имеющие редкую группу крови. Восстановление гемоглобина у них может проводиться только с использованием железосодержащих препаратов и специальной диеты, включающей продукты богатые железом.
Возможные последствия переливания крови для поднятия гемоглобина
Перед тем как ставить капельницу реципиенту, проводят ряд проб на сочетаемость, во избежание слипания (агглютинации) эритроцитов, которое может повлечь летальный исход. Несмотря на соблюдение предварительных мер безопасности при проведении переливания крови при сниженном гемоглобине, не всегда получается избежать непредвиденных последствий.
Виды осложнений при гемотрансфузии в целях повышения гемоглобина:
- Реактивные:
- увеличение температуры тела;
- синдром массивных гемотрансфузий, может быть связан с большим, чем необходимо объемом введенной крови;
- гемолитический шок, может развиться при антигенной несовместимости крови, в такой ситуации случается распад оболочек эритроцитов, что приводит к отравлению организма продуктами метаболизма;
- цитратный шок, способен проявиться только, если при переливании используют консервированную кровь, по причине применения к ней в качестве консерванта цитратной соли;
- посттрансфузионный шок, бывает вызван последствиями переливания «плохой» крови в перегретом состоянии, зараженной токсинами, с примесью распавшихся кровяных клеток;
- анафилактический шок, может возникнуть при аллергии на вводимую гемотрансфузионную среду.
- остро образовавшееся расширение сердца, вследствие стремительного ввода гемотрансфузионных сред;
- тромбозы, сгущение крови, приводящее к закупориванию сосудов;
- эмболия, возникшая в результате проникновения воздуха в гемотрансфузионную систему.
Попадание гемоконтактной инфекции возможно, когда необходимо экстренное переливание крови при резком снижении гемоглобина и нет времени на ее выдерживание. В обязательном порядке гемотрансфузионная среда тщательно контролируется на наличие микроорганизмов. Для этого ее выдерживают в течение шести месяцев и повторно исследуют.
Симптомы сниженного гемоглобина
Определить уровень содержания железа в крови легко, для этого потребуется лишь сдать анализ крови в районной поликлинике или диагностической лаборатории. Поводом для сдачи анализа может послужить обследование, связанное с посещением врача или наличие явных признаков, свидетельствующих о малокровии. По результатам исследования станет понятно, какие меры восстановления железа в организме предпочесть - железосодержащее питание и препараты или переливание крови для поднятия гемоглобина.
К наиболее распространенным симптомам анемии относятся:
- Сильное сердцебиение и затрудненное дыхание.
- Обморочные состояния и головокружение.
- Боли в голове, ощущение шума в ушах.
- Чувство слабости и болей в мышечной системе.
- Изменение вкуса и обоняния.
- Изменение строения ногтей.
- Истончение, сухость волос.
- Бледность и сухость слизистых и кожных покровов.
- Затяжное вялое, апатичное состояние, утомляемость, депрессии.
- Пониженное давление, отклонения в работе ВГТ системы, холодные нижние конечности.
Если количественное значение железа снизилось не сильно, то человек может и не подозревать, об этом. Либо его начинают волновать непрекращающееся чувство утомленности, даже после полноценного сна, хотя анемия часто сопровождается бессонницей.
Такие ощущения обусловливаются кислородным голоданием организма из-за недостатка в крови железосодержащего белка в эритроцитах или уменьшения их числа, или объема. Ведь, как известно, именно на красные кровяные тельца возложена одна из важнейших миссий по снабжению всех органов, систем и тканей тела кислородом и последующим выведением углекислого газа. Поэтому при сильном отклонении от нормы показателя гемоглобина возможно придется прибегнуть к переливанию крови для его повышения.
Переливание крови при недостаточном гемоглобине в детском возрасте
При обнаружении у себя или близких одного и более симптома сниженного гемоглобина стоит обратиться в поликлинику для проведения исследования состава кровяного потока.
Особенно внимательно нужно относиться к поддержанию железа в крови у детей на должном уровне.
Ребенок вряд ли сможет внятно объяснить, что с ним происходит. А именно в детском возрасте нарушение кислородного обмена опаснее всего, потому что может повлечь физическую или умственную отсталость.
Не редко необходимость переливания для поднятия гемоглобина или устранения последствий анемии, появляется у новорожденных и, особенно у недоношенных детей. Следует учитывать, что недоношенность всегда влечет за собой недостаточный показатель гемоглобина, но при отсутствии тяжелой формы анемии, уровень железа полностью восстанавливается самостоятельно к первому году жизни. В случае жизненно важной потребности в переливании крови при низком гемоглобине, понадобится тщательный подбор донорской крови, так как материнскую в подобной ситуации применять запрещается.
Потребоваться переливание крови для новорожденного из-за гемоглобина может при гемолитической анемии - это когда кровь матери и ребенка несовместима.
Гематологическая анемия имеет ряд серьезных последствий:
- Не возможность вынашивания плода.
- Рождение младенца с отеком.
- Появление сильной желтушки.
При своевременном обнаружении тяжелой формы анемии у плода в период беременности, делают ему внутриутробное переливание эритроцитной массы. Процедура помимо соблюдения стандартных мер по подбору крови донора, проверке на восприимчивость и совместимость, проходит с использованием ультразвука.
Нормальный уровень гемоглобина необходим для осуществления всех процессов жизнедеятельности человека, полноценного формирования организма, поддержания здоровья. Показатель железа в кровяном русле является одним из главных для здорового самочувствия. Для его поддержания в норме потребуется лишь полноценно питаться и как можно больше уделять времени прогулкам на свежем воздухе.
Вконтакте
Страница 8 из 103
Переливание крови у детей стали применять лишь в последние 15-25 лет, и оно очень быстро приобрело широкое распространение (Выщегородская, Сурин, Гринбаум и Терновский, Соколова-Пономарева и Рысева и др.).
Дети, даже самые маленькие, хорошо переносят переливание крови. При изучении материала по переливанию крови детям в хирургической клинике нам удалось установить, что наибольшее количество переливаний было сделано детям до 3 лет. Отсюда можно сделать вывод, что практически маленькие дети особенно нуждаются в применении этого метода.
Переливание крови в некоторых случаях производится однократно, в других - по нескольку раз. Число переливаний обусловливается характером заболевания и состоянием больного ребенка. Показания к повторным переливаниям всегда следует ставить с учетом анализа крови и мочи.
Переливание крови у детей производят при ряде хирургических заболеваний, перечислить которые очень трудно. Однако можно установить три группы их. Основными показаниями к переливанию крови в детской хирургии будут: 1) кровопотеря и шок; 2) хронические и подострые гнойные заболевания; 3) болезни крови.
Кровопотеря и шок должны пониматься в широком смысле. В эту группу входят тяжелые случаи травмы, ожоги, послеоперационный шок, кровопотеря и т. п. Переливание крови для этой группы больных является. эффективным методом и нередко спасает жизнь больного.
При шоке и для профилактики его. необходимо вводить достаточные дозы крови, повторяя переливание, если со стояние шока не проходит. Разумеется, рациональная терапия шока должна быть комплексной, и не ограничиваться лишь переливанием крови.
Как мы указывали выше, переливание крови является целебным средством при токсикозах, в частности при гнойной инфекции, ожогах, после наркоза (барбитураты).
В целях стимулирования организма переливание крови, иногда повторное, применяется главным образом у больных с подострыми и хроническими гнойными заболеваниями, у которых развивается вторичная анемия и истощение. Примером таких заболеваний могут служить остеомиелит, инфицированные ожоги и т. п.
В группе болезней крови прежде всего должна быть упомянута гемофилия. Дети с этим страданием постоянно, а иногда и повторно поступают в хирургическое отделение по поводу большой кровопотери. Переливание крови этим больным является не только заместительной терапией, но и одним из главных лечебных факторов. Когда при гемофилии развивается большая кровопотеря, своевременное переливание достаточного количества крови (100-500 мл) останавливает кровотечение, и больные, ранее в таких случаях погибавшие, поправляются. Кроме гемофилии, существуют и другие заболевания крови, при которых гемотрансфузия также дает хороший лечебный эффект и позволяет в дальнейшем, если необходимо, произвести операцию.
Конечно, эта схема не исчерпывает всех показаний к переливанию крови при хирургических заболеваниях у детей. Могут встретиться отдельные случаи, при которых переливание крови должно быть произведено на основании выработанных для него общих положений. Так, например, во время тяжелых операций систематически производится массивное переливание крови как профилактика шока и для возмещения кровопотери. Дозы в этих случаях определяются хирургом индивидуально у каждого больного и часто превышают обычные терапевтические нормы.
Технически переливание крови у детей проводится с соблюдением общих правил. Основным методом является непрямое переливание консервированной или свежей цитратной крови. Как правило, детям вводят кровь путем венепункции в локтевую вену, вену тыла кисти, стопы или вену головы. Венесекцию производят только в отдельных случаях, причем следует отметить, что по мере приобретения опыта врач все реже пользуется этим методом. При отсутствии вен достаточного размера маленьким детям в последнее время вводят кровь в красный костный мозг, для чего пользуются верхним метафизом большеберцовой кости, пяточной костью, грудиной или гребешком подвздошной кости.
Наиболее удобно пользоваться верхним метафизом большеберцовой кости. Иглу вводят под местной анестезией с медиальной стороны большеберцовой кости, на 2-3 см ниже дистального края надколенника, на глубину 1,5-2 см с таким расчетом, чтобы конец ее находился в центре спонгиозной ткани кости. Кровь вводят шприцем под небольшим давлением по 5-10 мл в минуту. Иглу нужно вводить с мандреном во избежание закупорки просвета кусочком костной ткани при проникновении ее в кость. Внутрикостное введение позволяет переливать кровь капельным методом, что не всегда удается организовать у детей при внутривенном введении крови. Введение крови в синус не лишено опасности, и поэтому в последнее время большинством авторов оставлено.
При угрожающих кровотечениях и тяжелом шоке переливание крови производят внутриартериально (К. В. Константинова).
Группу крови больного определяют заранее, непосредственно перед переливанием делают реакцию на совместимость и затем обязательно биологическую пробу. Как правило, вводят кровь одноименной группы, но с успехом можно пользоваться и кровью универсального донора (первой группы). Мы не наблюдали осложнений, вызванных применением крови универсальной группы; при правильной технике дети хорошо переносят переливание. Количество переливаемой крови определяется возрастом больного и характером заболевания. Грудным детям кровь вводят из расчета 10-15 мл на 1 кг веса. У детей до 3 лет, по нашим материалам, средняя доза равнялась 85 мл, колеблясь в отдельных случаях от 50 до 100 мл. У детей старше 3 лет количество переливаемой крови колеблется в пределах 75-250 мл. При кровопотерях и шоке доза должна быть увеличена; в целях стимуляции организма применяются меньшие дозы (50-75 мл).
В огромном большинстве случаев переливание крови у детей не дает осложнений. Иногда наблюдается повышение температуры, реже - общая реакция с ознобом. Больным, которые склонны к общим реакциям, при повторных переливаниях рекомендуется вначале вводить в вену 4-8 мл 0,25% раствора новокаина. Это мероприятие часто снимает неприятную для больного реакцию.
При гемолитическом шоке, наступающем в результате ошибочного переливания иногруппной крови, немедленно производят второе переливание одногруппной крови, как это предложил А. Н. Филатов в подобных случаях у взрослых. Такое повторное переливание дает быстрый эффект и нередко спасает больного. Кроме того, если при повторных переливаниях крови наблюдается нарастающая общая реакция с ознобом, необходимо помнить о возможности резус-отрицательной крови.
Как известно, у 15% людей резус-фактор в крови отсутствует. В этих случаях необходимо срочно исследовать кровь ребенка на резус-фактор. Если она окажется резус отрицательной, ребенку нужно переливать только резус отрицательную кровь.
Показания к переливанию крови за последние годы значительно расширились, и теперь доказано, что при некоторых заболеваниях, которые раньше считались противопоказаниями для гемотрансфузии, ее можно применять с успехом. Основными противопоказаниями к переливанию крови у детей остаются декомпенсация сердечной деятельности и острые поражения почек и печени. Хронические компенсированные страдания почек и печени не являются препятствием к осторожному переливанию крови в небольших дозах.
Так, А. Н. Филатов указывает, что переливание крови можно производить при хроническом нефрозе, нефрите и амилоидозе, а также при анемиях, сопутствующих печеночным и гепатолиенальным заболеваниям.
Наш значительный опыт по оперативному лечению (удаление селезенки) спленомегалий при симптомокомплексе Банти, при котором мы, как правило, переливаем кровь, подтверждает последнее положение.
Всякий острый и подострый гепатит является противопоказанием к переливанию крови, так как оно может вызвать обострение воспалительного процесса в печени.
Кроме консервированной крови, у детей, как и у взрослых, мы применяем введение плазмы, эритроцитарной массы.
Последний год при некоторых заболеваниях, вызывающих понижение питания и недостаток белка, мы испытали введение видовонеспецифической сыворотки, предложенной Н. Г. Беленьким. Введение этой сыворотки дети переносят хорошо, осложнений не наблюдается.
Этот способ лечения сейчас самый распространённый в медицине, потому что способствует быстрому решению проблемы. Заменное переливание крови у детей различают как раннее – на вторые сутки после рождения, так и позднее – после третьих суток жизни новорождённого. Показаниями к нему служит тяжёлая форма желтушного заболевания.
Заменное переливание крови делают детям, если непрямой билирубин в крови составляет 308-340 мкмоль/л – его проводят ещё в зависимости от массы тела новорождённого. Переливание проводят, прежде всего, для того, чтобы вывести из организма малыша токсические вещества такие как – билирубин, антитела и повышение эритроцитов, влияющих плохо на здоровье ребёнка. Конечно, такая операция отнюдь не гарантирует стопроцентного выздоровления. Но всё зависит от того, какое заболевание лечится, таким образом, и насколько своевременным является лечение.
Показания
Заменное переливание крови у детей проводится только после соответствующих обследований и установки диагноза. Эту операцию должен назначить только лечащий врач.
Основными показаниями к заменному переливанию по версии врачей служат:
- Повышенное содержание непрямого билирубина в крови, взятой на анализ из сосудов пуповины новорождённого.
- Быстрый рост количества билирубина в крови новорождённого в первые несколько часов жизни.
- Проявления признаков желтухи или в первые дни жизни ребёнка, или сразу после родов.
- Низкий уровень гемоглобина.
Но основным является показатель роста билирубина в крови новорождённого в первые дни его жизни, когда он находится ещё в роддоме. Также ориентируется на ту скорость, с которой он накапливается в крови, чтобы можно было как можно скорее провести необходимое лечение.
Рост билирубина у новорожденного
Проведение
Кровь переливается в размере 80% от массы крови, которая циркулирует по всему телу новорождённого. Объём переливаемой крови должен быть около 150-180 мл/кг. Естественно, используют только подготовленную кровь, которой не больше трёх суток.
Перед заменным переливанием крови проводят необходимые анализы, как на количество билирубина, так и на совместимость крови донора и пациента. Здесь следует оговориться, что если даже кровь матери является подходящей для младенца, то донором ей быть не рекомендуется до истечения двух месяцев после родов, потому что организм её ещё не восстановился. Процедуру проводят либо через подключичную вену, либо через пуповину.
Заменное переливание крови начинается сначала с выведения крови, а потом введения новой – это, так называемый, «маятниковый способ». Если у ребёнка обнаружен пониженный уровень гемоглобина, то переливание начинают с его коррекции, т.е. с переливание только эритроцитарной массы. Когда уровень гемоглобина в крови достигнет нормы, то можно переливать и плазму крови, либо смешивая её с эритроцитарной массой, либо используя для этого два шприца.
Общее время гемотрансфузии составляет не более двух часов. И по мере переливания в кровь новорождённого вводится раствор кальция хлорида для предупреждения дальнейшего заболевания и летального исхода. С помощью этой процедуры непрямой билирубин выводится из кровеносной системы новорождённого и постепенно наступает дальнейшее улучшение его состояния.
 Проведение процедуры переливания крови
Проведение процедуры переливания кровиПоказания
Конечно, в первую очередь заменное переливание крови у детей проводится из-за повышенного билирубина в крови. Это может быть следствием гемолитической болезни новорождённых. Каковы признаки этого патологического состояния? Чаще всего, она вызывается несовместимостью резус-фактора крови матери и плода. Например, резус-фактор матери отрицательный, а у ребёнка – положительный, тогда происходит образование антител у матери. Они проникают через пуповину или плаценту в кровеносную систему плода и вызывают разрушение эритроцитов.
После рождения у новорожденного могут наблюдаться патологическое состояние, из которого его можно вывести, поставив правильный диагноз и вовремя произвести переливание крови. В этом случае цель гемотрансфузии – это удаление эритроцитов, которые начали распадаться под влиянием материнских антител в крови.
Конечно, полный обмен крови в этом случае не проводится. Происходит вливание двойного количества количество крови и гемотрансфузия совершается всего лишь на 80-90%, но и этого достаточно, чтобы спасти малыша.
Физиологическая желтуха
На сегодняшний день вероятность заболевания у здоровых доношенных новорождённых физиологической желтухой составляет 60%.
Этому способствуют следующие факторы:
- Замена гемоглобина в организме плода предполагает разрушение эритроцитов у новорождённых.
- Происходят такие осложнения в родах, которые предполагают попадание в кровь младенца недопустимого количества непрямого билирубина.
- Работа печени осложнена.
- У новорождённых печень не всегда справляется с нагрузкой.
Физиологическая желтуха проходит в течение двух недель после рождения и, как правило, не вызывает у младенца никаких осложнений.
sostavkrovi.ru
Заменное переливание крови у новорожденных

Заменное переливание назначается новорожденным детям при тяжелых формах желтушных заболеваний. Данный способ лечения на сегодняшний день достаточно распространен, так как способствует наиболее быстрому решению проблемы. В первую очередь речь идет о выведении из организма токсических продуктов. Это может быть непрямой билирубин, большое количество эритроцитов, а так же множество других антител, который негативно влияют на здоровье новорожденных детей.
Нельзя с точностью сказать, что заболевание можно сразу вылечить одним только заменным переливанием крови. В данном случае все зависит от формы заболевания и ее прогрессировании.
Показания к переливанию
Переливание крови у детей должно проводиться только после назначений врача. Для этого есть соответствующие диагнозы, на которые и стоит ориентироваться. Например, одним из наиболее важных показателей является тот факт, что заметно ранее проявление болезни и ее быстрое нарастание. У детей это может быть ранняя желтуха, увеличение печени или селезенки, а так же появление большого количества молодых эритроцитов в крови.
Основным критерием для начала заменного переливания служит все же показатель билирубина. Если при рождении в пуповинной крови он становится больше 50 мкмоль/л, то это уже первый признак возможного дальнейшего переливания. Так же в этом случае нужно достаточно точно ориентироваться на скорость его накопления, так как в некоторых случаях терапию назначают в ускоренном виде. Опасным показателем скорости накопления непрямого билирубина является более 4,5 мкмоль/л в первые часы жизни новорожденного.

Как проводят заменное переливание
Данная процедура проводиться в объеме крови не больше 150-180 мл/кг. Это приблизительно 80% от общего количества всей циркулирующей крови новорожденного. Для этого используется исключительно подготовленная кровь, которая была выстояна не менее трех суток – это свежая кровь. Все показатели донорства в данном случае так же важны, как и при других процедурах. Поэтому, в любом случае должен быть подобран донор.
Даже если мать подходит в качестве донора, то ее кровь не допускается брать в течение двух месяцев после родов. Это в первую очередь говорит о том, что организм матери должен и так восстановиться после кровопотерь и быть крепким для дальнейшей лактации.
При переливании возможна замена только эритроцитов отдельно от плазмы. В данном случае используется пупочная вена новорожденного при соблюдении всех правил переливания. Предварительно нужно через катетер вывести 10-15 мл крови от ребенка, а после вводить замену в нужном количестве. Так же в этой процедуре переливания очень важно следить за скоростью, ведь она не должна превышать больше 2-3 мл/минуту.
Как правило, общая продолжительность переливания крови занимает около двух часов. В течение этого времени через каждый 100 мл дополнительно в вену вводят раствор кальция хлорида. Такое заменное переливание у детей позволяет вовремя предупредить смерть или распространение дальнейшего заболевания. Как следствие этого, из организма ребенка выводиться непрямой билирубин и наступает постепенное выздоровление. Именно большое количество токсичного непрямого билирубина может быть смертельной дозой для новорожденных детей.
Из-за чего приходиться делать переливание
 Первой причиной заменного переливания, как было указано ранее, является повышенное количество непрямого билирубина. Из-за этого у детей наблюдается желтая окраска тела. Это свидетельствует об разрушении красных кровянистых клеток. Большое количество билирубина существенно и быстро распространяется по крови новорожденного и постепенно поражает печень, кишечник, а кожа соответственно приобретает желтоватый цвет. Таким образом, уже в течение двух часов после рождения детей можно определить первые симптомы повышенного содержания билирубина.
Первой причиной заменного переливания, как было указано ранее, является повышенное количество непрямого билирубина. Из-за этого у детей наблюдается желтая окраска тела. Это свидетельствует об разрушении красных кровянистых клеток. Большое количество билирубина существенно и быстро распространяется по крови новорожденного и постепенно поражает печень, кишечник, а кожа соответственно приобретает желтоватый цвет. Таким образом, уже в течение двух часов после рождения детей можно определить первые симптомы повышенного содержания билирубина.
Вероятность возникновения физиологической желтухи у новорожденных
К сожалению, почти у 60% доношенных детей на 3-4 день проявляется физиологическая желтуха. На сегодняшний день причин этому еще не выявлено, но с уверенностью можно перечислить основные показатели, характеризующие это заболевание:
- у новорожденных детей наблюдается разрушение эритроцитов, что обусловлено заменой плодного гемоглобина;
- в качестве следующего симптома для переливания могут послужить некоторые осложнения при родах, что дали толчок для сильного выброса непрямого билирубина;
- идет осложнение работы печени, так как это единственный орган, который в данный момент будет отвечать за выведение его из организма;
- так как печень малыша не созрела до сих пор для такой активной работы, то она может постепенно снижать свою продуктивность, что в свою очередь будет затруднять работу организма таких маленьких детей.
Как правило, пик такой физиологической желтухи у новорожденных детей приходится на 7-9 сутки, а через две недели может самостоятельно исчезнуть. В это время главное держать под контролем состояние крови и проводить соответствующие анализы. Если же при рождении не было выявлено серьезных нарушений, то, возможно, такой процедуры можно будет избежать. У всех детей по-разному, как и взрослых, поэтому не стоит сразу расстраиваться и вдаваться в панику.
krasnayakrov.ru
Заменное переливание крови новорожденному при гбн
Заменное переливание крови.
.- Гилербилирубинемия, всегда выясните причину!
- Анемия при водянке плода (эритробластоз).
- Полицитемия (гематокрит > 70 %).
- Диссеминированное внутрисосудистое свертывание (ДВС): только в качестве крайней меры (Ultima Ratio), в большинстве своем без успеха.
- Спорно: при сепсисе или вирусной инфекции тяжелой степени.
Диагностические мероприятия перед каждым заменным переливанием
Мать: группа крови, непрямой тест Кумбса.
Ребенок: группа крови, прямой тест Кумбса, OAK с лейкоцитарной формулой, гематокритом и ретикулоцитами: билирубин. КОС и газовый состав: скрининг на болезни обмена веществ. При пороках развития (хромосомных заболеваниях) и прежде всего болезнях обмена веществ подумайте о заборе крови до проведения процедуры.
Если в основе заболевания не лежит обычная фетоматеринская несовместимость, ищите другие причины:
- Инфекционные. (TORCH, особенно ЦМВ), сепсис. Lues, листериоз.
- Гемолитическая анемия: ферментопатии (глюкозо-6-фосфат дегидрогеназа, пируваткиназа и т.д.), мембранопатии (врожденный сфероцитоз, эллиптоцитоз), гемоглобинопатии (α-талассемия: Hydrops); анемии, вызванные парвовирусом В19, ЦМВ.
- Галактоземии: скрининг на болезни обмена веществ.
- Несовместимость по редким группам крови (Kell, Anti-C).
- Кровоизлияния в кожу и полости тела (например, выраженная кефалогематома).
Практические рекомендации для заменного переливания крови новорожденному
Эритроцитарный концентрат (ЭК):
- При несовместимости по АВО-системе (0(1), Rh(-)) и АВ-плазма.
- При Rh-несовместимости группа крови как у ребенка, но Rh-отрицательная. Осторожно: антитела матери. Проведите предварительно пробу на совместимость ЭК и материнской крови (в отделении/станции переливания крови).
- Ощелачивание эритроцитарной массы: по Гашеку или вслепую на каждые 100 мл ЭК 0,8 мл TRIS 3 М.
- Облучение ЭК (10 мин). Осторожно: облученные эритроциты годны лишь ограниченное время.
- Подогрейте до температуры тела.
Количество: 2-3 ОЦК (ОЦК= 80 мл/кг) (при гипербилирубинемии); смешать с плазмой (как правило, 2:1), чтобы соответствовало гематокриту ребенка. Таким образом будет произведен обмен 90-95 % крови ребенка.
Забор крови можно осуществлять через пупочный артериальный катетер, трансфузию - через пупочный венозный катетер. Даже если катетеризация сосудов произведена только на короткий период, необходимо хорошо зафиксировать катетеры и по возможности выполнить рентген (осторожно, тромбоз портальной вены!).
Осторожно: забор крови из пупочной артерии осуществляйте маленькими порциями во избежание нарушения перфузии кишечника (иначе опасность развития НЭК).
Производите обменную трансфузию через периферический доступ (артерию и вену).
Преимущества:
- Возможен постоянный обмен без колебаний АД.
- Безопаснее с точки зрения развития тромбоза портальной вены.
Внимание, только в исключительных случаях производите забор из мелких артерий (например, a. radialis). В случае их использования набирайте кровь пассивным током, без активной аспирации (опасность нарушения перфузии). Перед каждой пункцией периферической артерии проверяйте перфузию конечности коллатеральными ветвями (тест Аллена).
Объем обмена: 2-3 мл/кг в одну порцию.
Внимание, заберите первые 10-20 мл крови ребенка (5-10 мл ЭДТА-кровь).
2 мл 10 % раствора кальция вводится после каждых 100 мл обмена (спорно).
Мониторинг: ЧСС, АД и ЧД (вести протокол). При колебаниях АД можно уменьшить запланированный объем обмена.
Лабораторный контроль: перед, во время и после обмена: электролиты (Na, К, Са), КОС и газовый состав, билирубин, общий белок, глюкоза крови и OAK (Ht, тромбоциты, лейкоциты).
Гипербилирубинемия.
- Производите заменное переливание крови медленно, минимум 2-3 часа, т.к. обмен между интра- и экстрацеллюлярным билирубином требует времени.
- Контроль билирубина каждые 3-6 часов (возможно, потребуется новая обменная трансфузия).
Обменная трансфузия при ДВС. наличии циркулирующих антител:
Обмен следует производить быстро - за один час.
Осторожно: опасность колебаний АД и развития отека легких.
Анемия около 1/3 объема следует заменять быстро (трансфузия, до Ht> 35 %), оставшийся объем медленно, за 2 часа.
www.sweli.ru
Гемолитическая болезнь плода и новорожденного
Изменения в организме плода при гемолитической болезни
Гипербилирубинемия не оказывает значительного влияния на состояние плода, так как печень матери берет на себя функцию обезвреживания образующегося билирубина. Гипербилирубинемия опасна для новорожденного.
По данным вскрытий плодов, умерших от гемолитической болезни, наблюдают характерную водянку со вздутием живота и выраженным подкожным отеком. Всегда отмечают выраженную анемию с преобладанием незрелых форм эритроцитов. При вскрытии обнаруживают асцит, чрезмерно увеличенные печень и селезенку; их нижние полюсы могут достигать подвздошного гребня. В обоих органах отмечают выраженный экстрамедуллярный эритропоэз, большое количество эритробластов. Все это приводит к нарушению нормальной анатомии. Полости сердца обычно расширены, мышечная стенка гипертрофирована. Вдоль венечных сосудов можно обнаружить очаги эритропоэза. Часто выявляется гидроторакс. В легких обнаруживают полнокровие и большое число эритробластов. В почках может быть выраженный эритропоэз, но они обычно нормальных размеров. В костном мозге отмечают полицитемию. Характерный вид и у плаценты: выраженный отек, увеличение размеров. Масса ее часто достигает 50% от массы плода. Плацента и оболочки в большей или меньшей степени окрашены в желтый цвет из-за желчных пигментов, выделяемых почками плода. В ворсинах хориона - отек, стромальная гиперплазия, увеличение числа капилляров.
Несмотря на хорошо известную картину патологических изменений, хронология процесса не совсем ясна. Сначала считали, что водянка - это следствие сердечной недостаточности, развившейся на фоне тяжелой анемии и гиперволемии плода, но сейчас стало известно, что у живорожденных детей с водянкой не отмечено ни значительной желудочковой недостаточности, ни гиперволемии. Более новая точка зрения состоит в том, что асцит у плода - это результат гипертензии в портальной и пупочной венах из-за увеличения и анатомических изменений печени. Вследствие эритропоэза в печеночной ткани развивается гипопротеинемия как результат печеночной недостаточности и неспособности отечной плаценты обеспечивать нормальный перенос аминокислот и пептидов. Это в свою очередь ведет к нарастанию асцита и последующему генерализованному отеку. С разработкой методики кордоцентеза стало возможным понять патофизиологию водянки. Действительно, у пораженных плодов часто обнаруживают гипопротеинемию и гипоальбуминемию, а у плодов с водянкой это - обязательная находка. Эти данные доказывают, что гипопротеинемия играет главную роль в генезе водянки плода. Выявлено, что водянка не развивается до тех пор, пока уровень гемоглобина у плода не снижается менее 40 г/л. Средний уровень гематокритного числа при водянке составляет 10,2%.
Распад эритроцитов, повреждение функции почек, печени и головного мозга плода происходят в результате воздействия неполных антител, переходящих к плоду от матери. При воздействии неполных антител развивается тромбоз капилляров и ишемический некроз тканей. В печени плода снижается синтез белков, возникает гипо- и диспротеинемия, в результате - снижается онкотическое давление плазмы, повышается сосудистая проницаемость, нарастают отечность, анасарка. При разрушении эритроцитов выделяются тромбопластические факторы, развивается ДВС-синдром, возникают нарушение микроциркуляции, глубокие метаболические расстройства у плода.
Гемолитическая болезнь часто развивается у новорожденного из-за массивного поступления материнских антител в его кровоток в процессе рождения, до пересечения пуповины.
В первые часы после рождения происходит накопление токсичного непрямого билирубина в тканях ребенка. В клетках нервной системы нарушаются процессы клеточного дыхания (билирубиновая энцефалопатия), в результате чего может наступить смерть ребенка или стойкие неврологические нарушения (глухота, слепота), сохраняющиеся на всю жизнь.
Диагностика гемолитической болезни новорожденного
Сразу после рождения ребенка у него определяют:
группу крови;
резус-фактор;
гемоглобин (в норме - 38,4 г/л);
количество эритроцитов (в норме - 6,0 10|2/л);
Для определения блокирующих (полных) антител проводят непрямую пробу Кумбса, позволяющую выявить эритроциты новорожденного, связанные с антителами; почасовой прирост билирубина, увеличение его содержания свыше 5,13 мкмоль/л в 1 ч свидетельствует о нарастании тяжести желтухи.
Гемолитическая болезнь новорожденного характеризуется быстрым нарастанием анемии, желтухи, содержанием непрямого токсичного билирубина и быстрым почасовым его приростом. У новорожденного появляется вялость, гипорефлексия, снижение тонуса, снижение сосательного рефлекса, апноэ.
Сущность гемолитической болезни плода заключается в гемолизе эритроцитов, анемии, билирубиновой интоксикации. Вследствие распада эритроцитов под воздействием противорезусных антител матери происходит нарастание токсичного непрямого билирубина. Печень теряет способность переводить непрямой билирубин в прямой, который растворяется в воде и выводится из организма почками. Развивается гипоксия, тяжелая интоксикация.
Формы гемолитической болезни новорожденного
Выделяют три формы гемолитической болезни:
Гемолитическая анемия.
Гемолитическая анемия в сочетании с желтухой.
Гемолитическая анемия в сочетании с желтухой и водянкой.
Кратко рассмотрим эти клинические формы, которые отражают тяжесть заболевания.
Гемолитическая анемия - наиболее легкая форма заболевания. У новорожденного снижен уровень гемоглобина и количество эритроцитов. Кожные покровы бледные, отмечается небольшое увеличение печени и селезенки. Содержание гемоглобина и билирубина может находиться на нижней границе нормы или несколько ниже.
Анемическая форма гемолитической болезни является следствием воздействия небольшого количества резус-антител на доношенный или почти доношенный плод (37-40 нед).
Изоиммунизация плода происходит чаще в родах. Ведущим признаком нетяжелого повреждения является анемия.
Гемолитическая анемия в сочетании с желтухой - более частая и тяжелая форма заболевания. Основными симптомами являются: гипер- или нормохромная анемия, желтуха и гепатоспленомегалия. В этих случаях имеет место желтушное окрашивание околоплодных вод, кожных покровов, первородной смазки, пуповины, плаценты и плодовых оболочек. Содержание непрямого билирубина составляет более 50-60 мкмоль/л. Состояние новорожденного постепенно ухудшается, появляются судорожные подергивания, нистагм, гипертонус.
При быстром повышении почасового прироста билирубина в 5-10 раз развивается «ядерная желтуха», свидетельствующая о поражении ЦНС, когда могут возникнуть слепота, глухота, умственная неполноценность. Содержание гемоглобина составляет ниже 38 г/л.
Желтушная форма возникает, если антитела действуют на зрелый плод непродолжительное время. Декомпенсации защитно-приспособительных механизмов не происходит, плод рождается жизнеспособным.
После рождения быстро развиваются желтуха, интоксикация непрямым билирубином. Нередко присоединяются инфекционные осложнения (пневмония, респираторный дистресс-синдром, омфалит). После 7 сут жизни патогенное воздействие проникших в кровь плода антител прекращается.
Гемолитическая анемия в сочетании с желтухой и водянкой - наиболее тяжелая форма заболевания. Новорожденные, как правило, либо рождаются мертвыми, либо умирают в раннем неонатальном периоде. Клиническими симптомами заболевания являются: анемия, желтуха и общий отек (асцит, анасарка), выраженная спленомегалия. Нередко развивается геморрагический синдром.
Проникновение антител матери через плаценту происходит далеко не всегда, тяжесть поражения плода не всегда соответствует титру (концентрации) резус-антител в крови беременной женщины.
У части резус-отрицательных женщин в связи с патологией беременности и плацентарной недостаточностью резус-антитела проникают в организм плода в течение беременности. При этом возникают фетопатии: врожденная форма гемолитической болезни новорожденного (отечная, желтушная), рождение мацерированных плодов. У доношенных плодов гемолитическая болезнь новорожденных встречается в десятки раз чаще, чем у недоношенных. Это свидетельствует об усилении транспорта изоантител через плаценту перед родами и в процессе родов.
При отечной форме гемолитической болезни новорожденного имеются выраженные признаки незрелости даже у доношенных новорожденных. В брюшной, плевральной полостях, в полости перикарда содержится большое количество жидкости, в тканях печени, почек, селезенки различные кровоизлияния. Селезенка увеличена в 5- 10 раз, вилочковая железа уменьшена на 50%, печень увеличена в 2 раза, в легких выражены признаки гипоплазии.
Непосредственной причиной смерти новорожденных при отечной форме гемолитической болезни являются тяжелые дистрофические изменения жизненно важных органов, невозможность самостоятельного дыхания.
Отечная форма гемолитической болезни новорожденного развивается при повторном воздействии во время беременности умеренного количества резус-антител. Основным признаком тканевых реакций является развитие компенсаторно-приспособительных процессов, разнообразие и выраженность которых увеличиваются со сроком внутриутробной жизни плода (увеличение размеров сердца, печени, селезенки, лимфатических узлов).
В связи с этим, несмотря на продолжающееся повторное проникновение изоантител, плод выживает, но у него возникают дистрофические процессы в органах и тканях, нарушается развитие легких и почек. Из-за высокой проницаемости сосудов появляются отеки, масса плода не соответствует гестационному сроку и увеличена в 1,5-2 раза. Плод, родившийся живым, чаще всего умирает.
Внутриутробная смерть плода с мацерацией при изоиммунологическом конфликте происходит у сенсибилизированных женщин при массивном прорыве плацентарного барьера для антител в сроке 26-28 нед беременности. Незрелость органов и систем плода обусловливает быстрое развитие дистрофических процессов и некротических изменений, и плод умирает. В более позднем сроке (34-36 нед) к такому же исходу приводит действие очень большого количества антител.
Лечение гемолитической болезни плода
В настоящее время для лечения гемолитической болезни плода проводят внутриматочные гемотрансфузии под контролем ультразвука. Гемотрансфузии плоду можно проводить начиная с 18 нед беременности. Внутриутробное переливание крови создает предпосылки для пролонгирования беременности. Существуют внутрибрюшной и внутрисосудистый способы гемотрансфузии.
Техника внутрибрюшной трансфузии заключается в проколе брюшной стенки матери, стенки матки, брюшной стенки плода и введении в его брюшную полость одногруппной и резус-отрицательной эритроцитной массы, которая адсорбируется лимфатической системой и достигает сосудистой системы плода.
Предпочтение отдают внутрисосудистой гемотрансфузии плоду, показаниями к которой при резус-сенсибилизации являются выраженная анемия и гематокритное число менее 30%.
С целью проведения внутрисосудистой гемо-трансфузии выполняют кордоцентез. Вену пуповины пунктируют в непосредственной близости от ее вхождения в плаценту. Проводник извлекают из иглы и производят забор крови для определения гематокритного числа плода. Эритроцитную массу медленно вводят через иглу, после чего забирают вторую пробу крови для определения конечного плодового гематокритного числа и оценки адекватности проведенной терапии. Для остановки движений плода, вследствие которых игла может быть вытолкнута им из вены пуповины, плоду вводят ардуан (пипекуроний) внутривенно или внутримышечно. Определение необходимости и времени проведения последующих гемотрансфузий плоду основывается на результатах УЗИ, посттрансфузионных показателях гемоглобина и гематокритного числа у плода.
Переливаемые компоненты поступают непосредственно в кровеносное русло плода, что может спасти его жизнь в случае тяжелого заболевания.
Внутрибрюшное переливание следует проводить только в том случае, если срок беременности меньше 22 нед или проведение внутрисосудистого переливания затруднено. В плазме, взятой при кордоцентезе, определяют концентрацию фетального гемоглобина, группу крови и кариотип плода. Очевидно, что у плода с резус-отрицательной кровью не разовьется гемолитическая болезнь, связанная с несовместимостью по антигенам группы резус.
Лечение гемолитической болезни новорожденного
На сегодняшний день с позиций доказательной медицины эффективны методы лечения гемолитической болезни новорожденного:
заменное переливание крови;
фототерапия;
внутривенное введение стандартных иммуноглобулинов.
Заменное переливание крови. Заменное переливание крови новорожденному основано на выведении резус-антител и билирубина. Нарастание титра антител у матери во время беременности до 1:16 и выше должно насторожить неонатолога в отношении гемолитической болезни у новорожденного. Особенно неблагоприятным фактом является снижение титра антител перед родами, что свидетельствует о риске их перемещения к плоду.
Тяжелую форму гемолитической болезни можно предполагать при наличии желтушного окрашивания кожи, сыровидной смазки, последа, околоплодных вод, отечности и увеличения печени плода.
К факторам риска билирубиновой энцефалопатии относятся:
низкая масса тела новорожденного (менее 1500 г);
гипопротеинемия (содержание общего белка менее 50 г/л);
гипогликемия (содержание глюкозы менее 2,2 ммоль/л);
анемия (гемоглобин менее 140 г/л);
появление желтухи в первые 12 ч жизни; внутриутробное инфицирование плода.
Показания к заменному переливанию крови:
появление желтухи сразу после родов или в первые часы жизни;
быстрый почасовой прирост билирубина в первые часы жизни 6,8 ммоль/л);
низкий уровень гемоглобина (ниже 30 г/л). Для заменного переливания крови используют одногруппную или 0(1) группы резус-отрицательную эритроцитную массу и плазму [одногруппную или AB(IV)].
При конфликте по системе AB0 эритроцитная масса должна быть 0(1) группы, суспензированная в плазме AB(IV) группы. При несовместимости крови по редким факторам проводят индивидуальный подбор доноров.
У новорожденного выводят 40-50 мл крови и вводят столько же эритроцитной массы. При повторном заменном переливании дозы уменьшают в 2 раза. Таким образом, общий объем эритроцитной массы составляет 70 мл на 1 кг массы тела ребенка.
Заменное переливание крови является эффективным способом удаления из организма новорожденного токсичных продуктов гемолиза, а именно непрямого билирубина, антител и недоокисленных продуктов межуточного обмена. Тем не менее возможные осложнения: сердечная недостаточность, воздушная эмболия, инфекция, анемия, геморрагический синдром и др.
Фототерапия. В 1958 г. Cremer и соавт. обнаружили, что свет разрушает непрямой билирубин. Поэтому был предложен метод фототерапии - облучение тела новорожденного с помощью флюоресцентной лампы.
Желтая окраска билирубина связана с наличием в нем полосы поглощения света в синей области спектра при длине волны 460 нм.
Фототерапия способствует превращению свободного билирубина в коже и капиллярах в нетоксичные метаболиты (биливердин), которые выделяются с мочой и желчью плода. При этом альбумины теряют способность связывать билирубин.
Свет проникает в кожу новорожденного на глубину до 2 см.
Показаниями к фототерапии являются:
конъюгационная желтуха у доношенных новорожденных с уровнем непрямого билирубина в сыворотке до 170-188 мкмоль/л и более;
гемолитическая болезнь новорожденного по резус-фактору и групповой несовместимости;
состояние после заменного переливания крови при тяжелой гемолитической болезни;
профилактика у новорожденных из группы риска по развитию гипербилирубинемии (перинатальная гипоксия, незрелые и недоношенные новорожденные, нарушение терморегуляции).
При фототерапии возможно развитие токсических эффектов у новорожденных (эритема, диспепсия, ожоги, гипогидратация, «синдром бронзового ребенка»). При значениях прямого билирубина в сыворотке крови больше 85 мкмоль/л фототерапию следует прекратить.
Терапия внутривенными иммуноглобулинами. Иммуноглобулины (в высоких дозах) блокируют Fс-рецепторы, которые участвуют в цитотоксической реакции антиген - антитело и тем самым снижают гипербилирубинемию.
Новорожденным внутривенно вводят ИмБио-иммуноглобулины в дозе 800 мг/кг в сутки в течение 3 дней в сочетании с фототерапией.
Таким образом, комплекс терапии гемолитической болезни новорожденного, включающий заменное переливание крови, фототерапию и внутривенное введение иммуноглобулина, позволяет снизить частоту и тяжесть этой патологии, а также улучшить здоровье и прогноз развития детей.
Считается, что после первой беременности резус-положительным плодом сенсибилизация происходит у 10% резус-отрицательных женщин. При каждой последующей беременности резус-положительным плодом иммунизируется 10%.
Важно произвести примерный расчет количества доз иммуноглобулина для родовспомогательных учреждений. Принимая во внимание данные литературы, следует считать, что из 1000 рожающих у 170 будет резус-отрицательная кровь. Из них у 100 женщин ребенок будет резус-положительным. Следовательно, на 1000 родов необходимо 100 доз препарата, если вводить его всем женщинам с резус-отрицательной кровью, родивших детей с резус-положительной кровью.
Как простерилизовать масло для новорожденного на водяной бане Кормление через зонд новорожденного алгоритм
Низкий гемоглобин у новорожденных грозит тяжелыми осложнениями. С таким состоянием, как гемолитическая болезнь новорожденных, сталкивается врач примерно в 0,6% родоразрешений. При этом характерен низкий гемоглобин у недоношенного ребенка, нежели у рожденного в срок. Справиться с состоянием поможет такая манипуляция, как заменное переливание крови у новорожденных.
Об анемии у младенцев говорят, когда гемоглобин на 1-2 неделе жизни не превышает 140 г/л, а эритроциты 4,5*10 12 /л, гематокрит при этом снижается менее 40%. С 3-4 недели внеутробного развития нижней границей нормы является 120 г/л и эритроциты 4,0*10 12 /л.
Причины развития анемии у новорожденного объединяют в три группы:
- Постгеморрагические – в результате кровопотери при разрыве пуповины, патологии плаценты, кровоизлияний в полости тела, кефалогематомы, кровотечений из кишечника и прочее.
- Гемолитические – причина в патологическом разрушении эритроцитов при иммунных процессах, токсическом воздействии, радиации. Примером служит гемолитическая болезнь плода и новорожденного при резус-конфликте.
- Апластические, гипопластические или дефицитные – недостаточность синтеза эритроцитов. Пример – ранняя анемия у недоношенных.
- Смешанная форма – примером является снижение гемоглобина при генерализованных инфекциях. Включает железодефицитную, гемолитическую, гипопластическую и другие формы.
Ранняя анемия недоношенных детей, РАН, развивается в 1-2 месяц неонатального периода. Основной причиной этого состояния является соответствие больших темпов роста массы тела и ОЦК со способностью эритропоэза воспроизводить новые эритроциты. У недоношенных продукция эритропоэтина значительно уступает таковой у зрелых младенцев.
Анемия у недоношенных детей с массой тела до 1500 кг зачастую связана с флеботомическими потерями – в результате забора крови на анализы. Переливание эритроцитарной массы при низком гемоглобине у таких малышей в 15% случаев спровоцировано именно забором крови.
Гемолитическая болезнь новорожденных
Причины
Гемолитическая болезнь новорожденных, или ГБН – это состояние, связанное с развитием иммунологического конфликта крови матери и плода, когда антигены размещаются на эритроцитах ребенка, а антитела к ним вырабатывает материнский организм.

Заметить гемолитическую болезнь плода и предотвратить ее дальнейшее развитие можно уже на 18-24 неделе гестации. В первую неделю жизни обнаруживается анемия новорожденных, в некоторых случаях уровень гемоглобина у грудного ребенка может снижаться на первых месяцах жизни как результат гемолиза эритроцитов внутриутробно.
Основой развития иммунологического конфликта является сенсибилизация антигеном положительного резус фактора, когда он попадает в кровоток мамы. Это произойти может в результате прошлых беременностей, особенно которые закончились абортом или травматичными родами, гестозом, экстрагенитальной патологии у матери.
Во время гестации в норме эритроциты плода поступают в организм мамы в мизерных количествах – 0,1-0,2 мл, а в период родов – 3-4 мл. Но уже этого хватит, чтобы произошел первичный иммунный ответ и выработались антитела. Они относятся к иммуноглобулинам класса М, которые весьма громоздки, чтобы проникнуть через плаценту. Поэтому ребенку от первой беременности с большой вероятностью не грозит гемолитическая болезнь новорожденных.
В период повторных гестаций вырабатывается иммуноглобулин класса G, который с легкостью проникает в кровоток плода и вызывает гемолиз его эритроцитов, уровня гемоглобина плода стремительно падает, а билирубин растет.
Классификация
Существует несколько вариантов внутриутробной несовместимости мамы и ребенка:
- по резус-фактору, когда мама Rh-, а плод Rh+;
- по группе, если мать 0 (Ⅰ), у плода — А (Ⅱ), В (Ⅲ) группы;
- редкие варианты, когда возникает конфликт по системам Kell, Duffi, Kidd и др.
По клиническим симптомам ГБН классифицируют таким образом:
- отечная форма;
- желтушная;
- анемичная.
Гемолитическая болезнь плода ГБП

Желтушная форма прогрессирует незадолго до родов, гемолиз столь выражен, что в крови накапливается огромное количество непрямого билирубина. Он депонируется в ядрах головного мозга, вызывая церебральные проявления вплоть до комы.
Анемичная форма является самой безопасной, развивается в ответ на внедрение небольшого количества антигена в кровоток матери перед родами. Кроме снижения гемоглобина, младенцы не имеют осложнений.
Симптомы ГБН
При рождении с ГБН имеются симптомы согласно форме заболевания. Отечная форма характеризуется такими симптомами:
- массивные отеки от пастозности до анасарки;
- развитие у младенцев желтухи и низкого гемоглобина;
- печень и селезенка при этом увеличены;
- выраженные геморрагические проявления: нарушение свертываемости крови;
- недостаточность сердечно-легочная;
- желтуха незначительная.
Желтушная форма:
- желтуха;
- гепатоспленомегалия;
- застой желчи;
- при повышении уровня билирубина возникают неврологические симптомы;
- развитие билирубиновой энцефалопатии – 1 стадия обратимая с вялостью, нарушением сосания, апноэ, 2 стадия – опистотонус, ригидность затылочных мышц, судороги, 3 и 4 стадии с прогрессирующим ухудшением.
Анемичная форма:
- бледность кожи и слизистых;
- гемоглобин понижен у грудничка вплоть до 2 месяцев;
- вялость и адинамичность;
- тахикардия;
- гепатоспленомегалия.
Тяжелее протекает заболевание у недоношенных детей.
Заменное (обменное) переливание крови у новорожденных
Показания

Гемолитическая болезнь новорожденных может привести к тяжелым осложнениям и даже смерти ребенка. Устранить это жизнеугрожающее состояние способна заменная, или обменная, гемотрансфузия новорожденному взамен собственной, подвергнувшейся гемолизу крови.
Показаниями для операции заменного переливания крови ЗПК по Даймонду являются:
- лечение отечной формы ГБН;
- безрезультатная фототерапия при желтушной.
Выделяют раннее ЗПК и позднее. Первое осуществляется в 2 дня от рождения, а второе – с третьих суток.
Лабораторными данными, указывающими на необходимость раннего заменного переливания, являются для доношенный новорожденных:
- билирубин из пуповины – 68 мкмоль/л;
- почасовой прирост билирубина более 9 мкмоль/л.
Требования к началу заменного переливания крови при низком гемоглобине у недоношенных детей жестче – почасовой прирост билирубина должен быть не более 8 мкмоль/л . Это связано с несостоятельностью ферментативной системы недоношенного.
Позднее заменное переливание крови (с третьих суток) показано у доношенных детей, когда билирубин более или равен 342 мкмоль/л. У недоношенных же малышей прибегают к позднему ЗПК в зависимости от массы тела при рождении и возраста. Ниже представлена таблица этой зависимости.
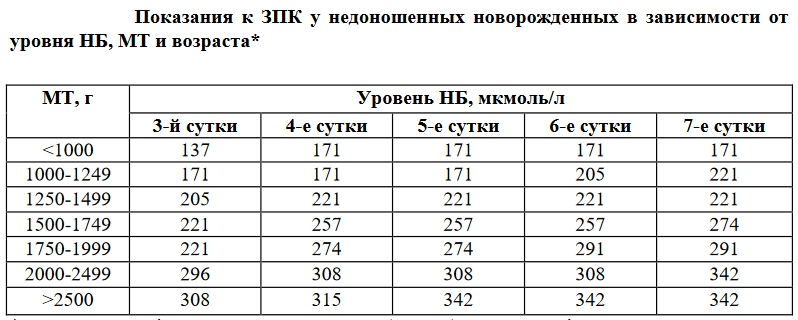
Важно знать, что операция заменного переливания крови может проводиться и раньше, когда непрямой билирубин не достиг своих критических значений. Это возможно, если имеются предикторы билирубиновой энцефалопатии:
- на 5-ой минуте после рождения по Апгар ребенок оценен менее чем в 3 балла;
- общий белок ниже 50 г/л, а альбумин – 25 г/л;
- глюкоза < 2,2 ммоль/л;
- факт генерализации инфекции или менингита;
- парциальное давление углекислоты на выдохе до 40 мм.рт.ст длительностью более 1 часа;
- рН артериальной крови менее 7,15 более 1 часа;
- ректальная температура равна или менее 35 градусов;
- усугубление неврологической симптоматики при гипербилирубинемии.
Что переливают
Если имеется тяжелая гемолитическая болезнь новорожденного, то незамедлительно используют методику частичной операции ЗПК, когда вводят эритроциты первой группы отрицательного резус фактора до определения группы и резуса в ребенка. Доза – 45 мл/кг.
Если у младенца имеется несовместимость только по резус-фактору, то ему переливают резус-отрицательную эритроцитарную массу или отмытые эритроциты его же группы и свежезамороженную плазму, можно и Ⅳ группы. Нельзя применять резус-положительные эритроциты.
При операции ЗПК использовать только свежеприготовленные эритроциты – не позднее 72 часов от забора.
Если конфликт по группе крови, то используют эритроцитарную массу или отмытые эритроциты первой 0(Ⅰ) группы, с резусом как у эритроцитов ребенка, плазма АВ (Ⅳ) или группы крови ребенка. Нельзя переливать эритроциты той группы, что и младенца.
Если есть комбинация несовместимости по группе и Rh-фактору, а также когда внутриутробно проводила ЗПК, то вливают эритроцитарную массу 0 (Ⅰ) группы Rh-отрицательную и плазму АВ (Ⅳ) или той же группы, что и ребенок.
Если имеется несовместимость по редким факторам, то применяют для переливания донорские эритроциты, не имеющие антигена.

Как подбирать дозу
Общий объем среды для введения должен составить 2 объема циркулирующей крови новорожденного, а это 160-180 мл/кг – доношенные, 180 мл/кг – недоношенные дети. Отношение эр.массы к плазме в этом объеме будет определяться исходным уровнем гемоглобина. Общие объем ОЗПК включает в себя эритроциты, необходимые для коррекции анемии у новорожденного+эритроцитарную массу и плазму, требуемую для достижения объема ЗПК.
Эр. масса в мл = (160 — НЬ (г/л) фактический) х 0,4 х массу ребенка (кг).
Полученную цифру нужно отнять от общего объема для ЗПК. После этого оставшийся объем восполняется эритроцитарной массой и плазмой в соотношении 2:1.
Подготовка к ЗПК
Перед тем как проводить операцию по обменному переливанию крови, необходимо выполнить такие условия:
- устранить ацидоз, гипоксемию, гипогликемию, гипотонию, гипотермию;
- подготовить кювез с источником лучистого света;
- исключить энтеральное питание за 3 часа до процедуры;
- постановка желудочного зонда для периодического удаления содержимого;
- выполнить очистительную клизму;
- подготовка инструментов: пупочные катетеры, шприцы различного объема и прочее;
- согревание трансфузионной среды;
- организовать все необходимое для реанимационных мероприятий;
- кровь донора должна быть проверена на групповую принадлежность и совместимость с сывороткой реципиента;
- перед выполнением процедуры соблюдать асептику, обкладывать область манипуляции стерильными салфетками, провести обработку рук врача и области операции.
Методика

После подготовительного этапа врач и ассистент выполняют такие манипуляции заменного (обменного) переливания крови.
- После отсечения верхушки пуповинного остатка вводят стерильный катетер на 3-5 см (у крупных детей 6-8 см) по направлению к печени. При позднем переливании крови после 4 дней от рождения или с имеющимися противопоказаниями постановки пупочного катетера переливание выполняют через другую доступную центральную вену.
- Катетер заполняется гепаринизированным раствором 0,5-1 ЕД/мл.
- Выводят (забирают) кровь ребенка по 10-20 мл, а у недоношенных по 5-10 мл.
- Вводят эритроцитарную массу и плазму в эквиваленте забранной. После 2 шприцев эр.массы следует 1 шприц плазмы.
- После замещения 100 мл объема необходимой инфузии нужно ввести 1-2 мл раствора кальция глюконата или 0,5 мл раствора кальция хлорида в 5-10 мл раствора глюкозы 10%.
- Завершить операцию после замещения 2 объемов циркулирующей крови. Продолжительность процедуры должна составлять 1,5-2,5 часа.
- Перед завершением нужно забрать кровь для оценки билирубина.
- Перед удалением катетера ввести половину суточной дозы антибиотика.
- После завершения процедуры на ранку наложить стерильную повязку.
Об эффективности проводимой операции заменного переливания говорит более чем двукратное падение концентрации билирубина уже к концу манипуляции.
В послеоперационном периоде необходим обязательный контроль за гликемии, кальцием, калием, значением кислотности, гемодинамикой, инфекционным заражением. Дальнейшее лечение включает фототерапию. Если формируется поздняя анемия – назначают препараты эритропоэтина – Эпоэтин альфа.
Осложнения
Самыми тяжелые осложнения развиваются сразу после ОЗПК:
- аритмия;
- прекращение работы сердца;
- тромбозы;
- гиперкалиемия;
- тромбоцитопения;
- возникновение инфекции;
- гипокальциемия;
- ацидоз;
- гипотермия;
- некротический энтероколит.
Масса тела при рождении (в граммах)
*Минимальные значения билирубина являются показанием к началу соответствующего лечения в случаях, когда на организм ребенка действуют патологические факторы, повышающие риск билирубиновой энцефалопатии.
Показания к заменному переливанию крови у новорожденных детей, угрожаемых по развитию гемолитической болезни в 1-е сутки жизни:
При общем билирубине (ОБ) пуповинной крови ≥ 68 мкМ/л, гемоглобине (Hb) < 120 г/л проводится частичное заменное переливание крови (ЗПК) (заменамл/кг крови ребенка на эрит ромассу О(I) Rh(-).
При ОБ пуповинной крови ≥ 68 мкМ/л, Hbг/л и почасовом приросте ОБ через 4- 6 часов >6,8 мкМ/л/ч показана операция ОПК.
Операцию ОПК проводят с заменой 2-х объемов циркулирующей крови ребёнка (160–180 мл/кг). Для обменного переливания крови при резус-конфликтах используют комбинацию одногрупной резус-отрицательной эритромассы с одногрупной плазмой в соотношении 2:1. При несовместимости по групповым факторам используют комбинацию эритроцитарной массы 0(1) группы соответственно резус-принадлежности ребёнка и плазмы IV группы в соотношении 2:1. При несовместимости и по резус-фактору, и по группе крови используют комбинацию эритромассы 0(1) группы резус-отрицательную и плазмы IV группы в соотношении 2:1. При несовместимости крови матери и крови плода по редким факторам ребёнку необходимо переливать кровь от индивидуально подобранного донора. Необходимо помнить, что детям с ГБН используется только свежеприготовленная эритроцитарная масса (срок хранения не более 72 ч).
У детей, находящихся в тяжёлом состоянии, стандартными методами интенсивной терапии до операции должны быть устранены ацидоз, гипоксемия, гипогликемия, электролитные нарушения, гемодинамические расстройства, гипотермия. Для проведения операции ОПК должен быть подготовлен чистый кувез или реанимационный столик, обогреваемый источником лучистого тепла. Дети не должны получать энтеральное питание в течение последних 3 ч до предполагаемого начала операции. В желудок таким детям перед операцией должен быть введён постоянный зонд, через который необходимо периодически осуществлять удаление желудочного содержимого. Кроме того, перед операцией необходимо сделать очистительную клизму. До начала операции ОПК должны быть подготовлены пупочные катетеры, шприцы разного объёма, набор инструментов, необходимый для операции. Перед переливанием контейнер с трансфузионной средой (эритроцитная масса или взвесь, плазма свежезамороженная, цельная кровь) извлекают из холодильника и выдерживают при комнатной температуре в течение 30 мин. Допустимо согревание контейнера с трансфузионной средой в водяной бане при температуре 37°С под контролем термометра.
Необходимо иметь набор для определения группы крови и её совместимости, набор медикаментов для реанимационных мероприятий и оборудование для вспомогательной искусственной вентиляции легких (ИВЛ), лотки для использованной крови и инструментов, 70% медицинский спирт, 0,5% водный раствор хлоргексидина, физиологический раствор и стерильный раствор гепарина, стерильный перевязочный материал (вата, салфетки, бинты), шёлк, стерильные пелёнки, хирургические халаты и перчатки.
Операцию можно проводить в операционной, процедурной комнате или чистом боксе, на реанимационном столике, обогреваемом источником лучистого тепла, или в кувезе. Перед началом операции конечности ребёнка фиксируют тугим пеленанием, кожу живота обнажают, зону вокруг пуповинного остатка обкладывают стерильными пелёнками. После стандартной обработки рук оператора, остаток пуповины дезинфицируют стерильным марлевым шариком, смоченным 70% раствором спирта и 0,5% раствором хлоргексидина. Сначала круговыми движениями обрабатывают пупочное кольцо и кожу вокруг пупочного остатка, другим марлевым тампоном - сам пупочный остаток. При отсутствии хлоргексидина у доношенных детей допустима последовательная обработка пуповинного остатка дважды 70% спиртом. Проводят пробу на индивидуальную совместимость крови ребёнка с донорской кровью или эритроцитарной массой.
Операцию ОПК выполняет врач при помощи ассистента. Оператор и ассистент перед началом ОПК проводят предоперационную обработку рук по общепринятым методам, надевают стерильные халаты и перчатки.
Обменное переливание крови проводят через стерильный полиэтиленовый катетер (№ 6,8,10 - в зависимости от диаметра вены), введённый после отсечения верхней части пуповинного остатка в вену пуповины на расстояние 3–5 см (у крупных детей до 6–8 см) от пупочного кольца вверх по направлению к печени. В возрасте старше 4-х дней и/или при наличии противопоказаний к катетеризации пупочной вены операцию ОПК проводят через любую другую центральную вену, к которой может быть обеспечен надёжный и безопасный доступ.
В вену пуповины катетер вводится заполненным физиологическим раствором, содержащим 0,5–1 ЕД/мл гепарина.
Первые порции крови, полученные из катетера, собирают в 3 пробирки: для определения группы крови, для проведения теста на индивидуальную совместимость, для определения исходной концентрации билирубина.
Дробными порциями по 10–20 мл (у глубоконедоношенных и тяжелобольных новорождённых - по 5–10 мл) медленно выводят кровь ребёнка и замещают её попеременно эритромассой и плазмой донора в эквивалентном количестве (через каждые 2 шприца введённой эритромассы вводят один шприц плазмы).
После введения каждых 100 мл компонентов донорской крови для профилактики гипокальциемии необходимо введение 1–2 мл 10% раствора глюконата кальция или 0,5 мл 10% раствора хлористого кальция, предварительно разведенных в 5–10 мл 10% раствора глюкозы.
После замены двух ОЦК ребёнка операцию заканчивают. Средняя продолжительность операции составляет 1,5–2,5 ч, в зависимости от массы тела ребёнка. Более быстрое и более медленное проведение операции может отрицательно сказываться на общем состоянии новорождённого.
Перед окончанием операции повторно осуществляют забор крови в сухую пробирку для контрольного определения уровня билирубина.
В самом конце операции в пупочный катетер вводят антибиотик широкого спектра действия (в половине от суточной дозы). Пупочный катетер удаляют.
При наличии длинного пуповинного остатка на него накладываю шёлковую лигатуру, а при его отсутствии - стерильную давящую повязку, пропитанную гемостатическим раствором или гемостатическую губку. Зона вокруг пупочной ранки обрабатывают спиртом.
В результате операции (с учётом крови, взятой на исследование) суммарный объём введённых компонентов донорской крови должен быть равен суммарному объёму выведенной крови ребёнка. О безусловной эффективности проведенной ОПК свидетельствует более чем двукратное снижение концентрации билирубина к концу операции.
В послеоперационном периоде осуществляют мониторинг жизненно важных функций организма ребёнка и продолжают проведение поддерживающей, посиндромной терапии и фототерапии.
Заменное переливание крови
Метод ЗПК предложен в 1948г. (Mollison с соавт.). Суть метода в том, чтобы заменить кровью донора кровь ребенка, содержащую неполноценные, гемолизированные эритроциты, иногда и свободные антитела и, главным образом, продукты распада гемоглобина (билирубин). Кровь донора временно выполняет обычную функцию крови. Собственное кроветворение ребенка в первое время подавляется.
ЗПК проводится при тяжелых формах заболевания. При выраженной анемии применяют эритроцитарную массу. Пока нет метода, который смог бы полностью ликвидировать необходимость ЗПК при очень высоких неконъюгированных гипербилирубинемиях.
Абсолютные показания для ЗПК у доношенных:
1)Положительная проба Кумбса.
2)Гипербилирубинемия выше 342мкмоль/л.
3)Темп нарастания билирубина выше 6мкмоль/л/час.
4)Уровень его в пуповинной крови выше 60мкмоль/л.
У недоношенных детей максимальные уровни билирубина в крови в мкмоль/л (Р.Е. Берман, 1991 г.):
Масса тела при рождении
Осложнения или сопутствующая патология
Показания к ЗПК в 1-е сутки жизни ребенка:
Появление желтухи или выраженной бледности кожи в первые часы жизни у ребенка с увеличением размеров печени и селезенки;
Наличие в анализах крови тяжелой анемии (гемоглобин менее 100г/л), нормобластоза и доказанной несовместимости крови матери и ребенка по группе или резус-фактору, особенно при неблагоприятном анамнезе.
При резус-конфликте для ЗПК используют кровь той же группы, что и ребенка, резус-отрицательную, не более 2-3 дней консервации, в количествемл/кг (при НБ сыворотки крови более 400мкмоль/л - в объемемл/кг).
При АВО-конфликте переливают кровь 0(I) с низким титром агглютининов, но в меньшем объеме (мл), помня, что как правило на следующий день надо сделать повторное ЗПК в том же объеме. Возможно использование сухой плазмы, совместимой с группой крови ребенка.
Если у ребенка имеется одновременно несовместимость по резус- и АВО-антигенам, то обычно ГБН возникает по групповым антигенам, переливают 0(I) группы.
При ГБН с конфликтом по редким факторам для переливания используют донорскую кровь, не имеющую «конфликтного» фактора. Объем крови для ЗПК должен быть равен 2 объемам циркулирующей крови (у новорожденных с ОЦКмл/кг массы тела), что обеспечивает при правильном проведении операции замену 85% циркулирующей у ребенка крови.
При антенатально диагностированной тяжелой ГБ достаточно широко используют переливания крови плоду, хотя эти методы имеют достаточно большое количество осложнений.
В большинстве случаев ЗПК проводят по способу Даймонда через пуповинную вену с помощью полиэтиленового или металлического катетера. При проведении заменного переливания: кончик установленного пупочного катетера должен находиться в полой вене между диафрагмой и правым предсердием; длина пупочного катетера должна быть равна расстоянию в сантиметрах от плеча до пупка минус 5см, наиболее точно ее можно определить по специальной номограмме, обычно приложенной к инструкции по применению катетера.
Перед началом ЗПК подогревают кровь (до 35-37оС), отсасывают желудочное содержимое, делают очистительную клизму и пеленают ребенка в стерильное белье, оставляя открытой переднюю стенку живота. Ребенка укладывают на подготовленные грелки (или в кувез) и следят за температурой и основными жизненными функциями. Начинают процедуру с выведения(у недоношенных 20) мл крови ребенка; количество введенной крови должно быть на 50мл больше выведенной; операция должна проводиться медленно: 3-4мл в 1мин с чередованием выведения и введения по 20мл крови (у недоношенных 10мл). Длительность всей операции должна быть не менее 2 часов. На каждые 100мл введенной крови вводится 1мл 10% раствора кальция глюконата. В сыворотке крови ребенка до ЗПК и сразу после него определяют уровень билирубина.
После операции необходимо выполнение анализов мочи, а через 1-2 часа - определение уровня глюкозы в крови. Недоношенным ЗПК производят шприцами емкостью 5 мл.
Показания к фототерапии и ЗПК у новорожденных детейчасов жизни в зависимости от массы тела при рождении (Российская ассоциация специалистов перинатальной медицины, 2006г.).
Гемолитическая болезнь новорожденных и техника заменного переливания крови - Практические навыки педиатра
В основе гемолитической болезни новорожденных лежит биологическая антигенная несовместимость крови матери и ребенка по системе резус (D, С, £), ABO, М, MN, N, Р, Le, Kell, Daffy и других более редко встречающихся факторов с последующей сенсибилизацией и образованием изоантител.
В результате поступления изоантител в кровь ребенка происходит реакция антиген - антитело с усиленным гемолизом эритроцитов и появлением избыточного количества непрямого билирубина.
В норме у здоровых новорожденных детей билирубин пуповинной крови составляет 1,51 -1,84 мг % (25,8-
- мкмоль/л) с возможными колебаниями 0,6-3 мг% (1,7-51 мкмоль/л). Прирост билирубина в среднем равен 0,08 мг% в час с пределом колебаний 0-0,19 мг% (3,24 мкмоль/л) в час, т. е. за сутки прирост не должен превышать 4,8 мг% (82 мкмоль/л). Через 24 ч после рождения он в среднем составляет 4,7 мг% (79,4-80 мкмоль/л), через 48 ч - 5,92 мг% (101 мкмоль/л) и через 72 ч - 7,75-10,4 мг% (132,55-177 мкмоль/л). Динамика нарастания билирубина при гемолитической болезни новорожденного представлена на рис. 21. Поданным ряда авторов, к третьим суткам билирубин может достигать 12,3-15 мг% (210,1-250 мкмоль/л).
Почасовой прирост билирубина Вг у доношенных детей можно вычислить по формуле
где Brii -уровень билирубина при первом определении; Вп2 - то же при втором; пi - возраст ребенка в часах при первом определении билирубина; /гг - то же при втором.
Можно вычислить ориентировочный почасовой прирост билирубина по упрощенной формуле
По данным В. А. Таболина и С. П. Моракина, почасовой прирост билирубина у недоношенных детей можно вычислить по формуле В1 = (Вп - 2) :/г, где В1 - почасовой прирост билирубина; Вп - билирубин в данный момент; 2 - средний уровень билирубина в пуповинной крови; п - часы жизни ребенка.
Критический уровень билирубина для доношенных детей 18-20 мг% (307-340 мкмоль/л), а для недоношенных 10-15 мг% (171-255 мкмоль/л). Если содержание билирубина превышает этот уровень, появляется угроза развития билирубиновой энцефалопатии.
Показания к заменному переливанию крови: 1) содержание непрямого билирубина в пуповинной крови свыше 3-4 мг% (51-68 мкмоль/л); 2) концентрация билирубина через 24 ч после рождения более 8-10 мг% (136-171 мкмоль/л); 3) почасовой прирост билирубина 0,25-0,3 мг% (4,2-5,13 мкмоль/л) и более; 4) критические цифры билирубина: у доношенных детей 18- 20 мг% (307-340 мкмоль/л), у недоношенных 10- 15 мг% (171-255 мкмоль/л); 5) наличие прямой реакции Кумбса. Для решения вопроса о заменном переливании крови при гемолитической болезни можно пользоваться таблицей-графиком по Полячеку.
Показания к повторному переливанию крови: 1) высокое содержание билирубина после первого переливания крови; 2) почасовой прирост билирубина 0,35 мг% (5- 6 мкмоль/л) и более. Во всех случаях необходимо учитывать акушерский анамнез, состояние здоровья и нервно-психическое развитие детей от предыдущих родов.
Техника заменного переливания крови. Для заменного переливания крови при резус-конфликте используется в
основном одногруппная резус-отрицательная кровь, а в последнее время доказана возможность переливания одногруппной резус-положительной крови (при наличии положительной прямой реакции Кумбса) со сроком хранения ее не более трех суток. При групповой несовместимости лучше переливать эритроцитарную массу О (I) группы соответственно резус-принадлежности крови ребенка, а при отсутствии эритроцитарной массы можно переливать одногруппную кровь, плазму одногруппную или АВ (IV) группы. В случае желтушных форм гемолитической болезни объем крови для заменного переливания должен быть не менее 180-200 мл на 1 кг массы тела. При анемической форме болезни II-III степени с переходом на отечную I-II степени объем перелитой крови должен быть уменьшен и составлять не более 80- 100 мл на 1 кг массы тела. При переливании таким детям больших доз крови может наступить сердечно-сосудистая недостаточность и смерть. Надо строго следить за приростом билирубина и, если необходимо, провести повторное заменное переливание через 12-24 ч.
Перед заменным переливанием определяются: группа крови и ее резус-фактор; выполняются пробы на индивидуальную совместимость донора и реципиента, на совместимость по резус-фактору крови реципиента и донора, а во время переливания - биологическая проба (см. Методы исследования системы крови).
Пуповинный метод заменного переливания крови (Diamond).
Переливание крови проводится в операционной при строгом соблюдении правил асептики. Недоношенным детям заменное переливание крови нужно проводить в кувезе или при обогреве.
Гипербилирубинемия не оказывает значительного влияния на состояние плода, так как печень матери берет на себя функцию обезвреживания образующегося билирубина. Гипербилирубинемия опасна для новорожденного.
По данным вскрытий плодов, умерших от гемолитической болезни, наблюдают характерную водянку со вздутием живота и выраженным подкожным отеком. Всегда отмечают выраженную анемию с преобладанием незрелых форм эритроцитов. При вскрытии обнаруживают асцит, чрезмерно увеличенные печень и селезенку; их нижние полюсы могут достигать подвздошного гребня. В обоих органах отмечают выраженный экстрамедуллярный эритропоэз, большое количество эритробластов. Все это приводит к нарушению нормальной анатомии. Полости сердца обычно расширены, мышечная стенка гипертрофирована. Вдоль венечных сосудов можно обнаружить очаги эритропоэза. Часто выявляется гидроторакс. В легких обнаруживают полнокровие и большое число эритробластов. В почках может быть выраженный эритропоэз, но они обычно нормальных размеров. В костном мозге отмечают полицитемию. Характерный вид и у плаценты: выраженный отек, увеличение размеров. Масса ее часто достигает 50% от массы плода. Плацента и оболочки в большей или меньшей степени окрашены в желтый цвет из-за желчных пигментов, выделяемых почками плода. В ворсинах хориона - отек, стромальная гиперплазия, увеличение числа капилляров.
Несмотря на хорошо известную картину патологических изменений, хронология процесса не совсем ясна. Сначала считали, что водянка - это следствие сердечной недостаточности, развившейся на фоне тяжелой анемии и гиперволемии плода, но сейчас стало известно, что у живорожденных детей с водянкой не отмечено ни значительной желудочковой недостаточности, ни гиперволемии. Более новая точка зрения состоит в том, что асцит у плода - это результат гипертензии в портальной и пупочной венах из-за увеличения и анатомических изменений печени. Вследствие эритропоэза в печеночной ткани развивается гипопротеинемия как результат печеночной недостаточности и неспособности отечной плаценты обеспечивать нормальный перенос аминокислот и пептидов. Это в свою очередь ведет к нарастанию асцита и последующему генерализованному отеку. С разработкой методики кордоцентеза стало возможным понять патофизиологию водянки. Действительно, у пораженных плодов часто обнаруживают гипопротеинемию и гипоальбуминемию, а у плодов с водянкой это - обязательная находка. Эти данные доказывают, что гипопротеинемия играет главную роль в генезе водянки плода. Выявлено, что водянка не развивается до тех пор, пока уровень гемоглобина у плода не снижается менее 40 г/л. Средний уровень гематокритного числа при водянке составляет 10,2%.
Распад эритроцитов, повреждение функции почек, печени и головного мозга плода происходят в результате воздействия неполных антител, переходящих к плоду от матери. При воздействии неполных антител развивается тромбоз капилляров и ишемический некроз тканей. В печени плода снижается синтез белков, возникает гипо- и диспротеинемия, в результате - снижается онкотическое давление плазмы, повышается сосудистая проницаемость, нарастают отечность, анасарка. При разрушении эритроцитов выделяются тромбопластические факторы, развивается ДВС-синдром, возникают нарушение микроциркуляции, глубокие метаболические расстройства у плода.
Гемолитическая болезнь часто развивается у новорожденного из-за массивного поступления материнских антител в его кровоток в процессе рождения, до пересечения пуповины.
В первые часы после рождения происходит накопление токсичного непрямого билирубина в тканях ребенка. В клетках нервной системы нарушаются процессы клеточного дыхания (билирубиновая энцефалопатия), в результате чего может наступить смерть ребенка или стойкие неврологические нарушения (глухота, слепота), сохраняющиеся на всю жизнь.
Сразу после рождения ребенка у него определяют:
- у новорожденных детей наблюдается разрушение эритроцитов, что обусловлено заменой плодного гемоглобина;
- в качестве следующего симптома для переливания могут послужить некоторые осложнения при родах, что дали толчок для сильного выброса непрямого билирубина;
- идет осложнение работы печени, так как это единственный орган, который в данный момент будет отвечать за выведение его из организма;
- так как печень малыша не созрела до сих пор для такой активной работы, то она может постепенно снижать свою продуктивность, что в свою очередь будет затруднять работу организма таких маленьких детей.
- предшествующие медицинские и немедицинские аборты;
- предшествующие самопроизвольные (один или несколько) выкидыши;
- предшествующую внематочную беременность;
- предшествующие роды (преждевременные и срочные);
- инвазивные диагностические методы (амниоцентез, кордоцентез, хорионбиопсия);
- угрозу прерывания беременности.
- накоплению непрямого билирубина в липидных субстанциях тканей, что обусловливает желтушное прокрашивание кожи и склер - желтуху, а также в результате накопления непрямого билирубина в ядрах основания мозга, что приводит к его поражению с развитием некроза нейронов, глиоза и формированию билирубиновой энцефалопатии (ядерной желтухи);
- увеличению нагрузки на глюкуронилтрансферазу печени, что приводит к истощению этого фермента, синтез которого начинается в клетках печени только после рождения, и в результате поддерживается и усиливается гипербилирубинемия;
- повышению экскреции конъюгированного (прямого) билирубина, что может привести к нарушению экскреции жёлчи и развитию осложнения - холестаза.
Для определения блокирующих (полных) антител проводят непрямую пробу Кумбса, позволяющую выявить эритроциты новорожденного, связанные с антителами; почасовой прирост билирубина, увеличение его содержания свыше 5,13 мкмоль/л в 1 ч свидетельствует о нарастании тяжести желтухи.
Гемолитическая болезнь новорожденного характеризуется быстрым нарастанием анемии, желтухи, содержанием непрямого токсичного билирубина и быстрым почасовым его приростом. У новорожденного появляется вялость, гипорефлексия, снижение тонуса, снижение сосательного рефлекса, апноэ.
Сущность гемолитической болезни плода заключается в гемолизе эритроцитов, анемии, билирубиновой интоксикации. Вследствие распада эритроцитов под воздействием противорезусных антител матери происходит нарастание токсичного непрямого билирубина. Печень теряет способность переводить непрямой билирубин в прямой, который растворяется в воде и выводится из организма почками. Развивается гипоксия, тяжелая интоксикация.
Выделяют три формы гемолитической болезни:
Кратко рассмотрим эти клинические формы, которые отражают тяжесть заболевания.
Гемолитическая анемия - наиболее легкая форма заболевания. У новорожденного снижен уровень гемоглобина и количество эритроцитов. Кожные покровы бледные, отмечается небольшое увеличение печени и селезенки. Содержание гемоглобина и билирубина может находиться на нижней границе нормы или несколько ниже.
Анемическая форма гемолитической болезни является следствием воздействия небольшого количества резус-антител на доношенный или почти доношенный плод (37-40 нед).
Изоиммунизация плода происходит чаще в родах. Ведущим признаком нетяжелого повреждения является анемия.
Гемолитическая анемия в сочетании с желтухой - более частая и тяжелая форма заболевания. Основными симптомами являются: гипер- или нормохромная анемия, желтуха и гепатоспленомегалия. В этих случаях имеет место желтушное окрашивание околоплодных вод, кожных покровов, первородной смазки, пуповины, плаценты и плодовых оболочек. Содержание непрямого билирубина составляет болеемкмоль/л. Состояние новорожденного постепенно ухудшается, появляются судорожные подергивания, нистагм, гипертонус.
При быстром повышении почасового прироста билирубина в 5-10 раз развивается «ядерная желтуха», свидетельствующая о поражении ЦНС, когда могут возникнуть слепота, глухота, умственная неполноценность. Содержание гемоглобина составляет ниже 38 г/л.
Желтушная форма возникает, если антитела действуют на зрелый плод непродолжительное время. Декомпенсации защитно-приспособительных механизмов не происходит, плод рождается жизнеспособным.
После рождения быстро развиваются желтуха, интоксикация непрямым билирубином. Нередко присоединяются инфекционные осложнения (пневмония, респираторный дистресс-синдром, омфалит). После 7 сут жизни патогенное воздействие проникших в кровь плода антител прекращается.
Гемолитическая анемия в сочетании с желтухой и водянкой - наиболее тяжелая форма заболевания. Новорожденные, как правило, либо рождаются мертвыми, либо умирают в раннем неонатальном периоде. Клиническими симптомами заболевания являются: анемия, желтуха и общий отек (асцит, анасарка), выраженная спленомегалия. Нередко развивается геморрагический синдром.
Проникновение антител матери через плаценту происходит далеко не всегда, тяжесть поражения плода не всегда соответствует титру (концентрации) резус-антител в крови беременной женщины.
У части резус-отрицательных женщин в связи с патологией беременности и плацентарной недостаточностью резус-антитела проникают в организм плода в течение беременности. При этом возникают фетопатии: врожденная форма гемолитической болезни новорожденного (отечная, желтушная), рождение мацерированных плодов. У доношенных плодов гемолитическая болезнь новорожденных встречается в десятки раз чаще, чем у недоношенных. Это свидетельствует об усилении транспорта изоантител через плаценту перед родами и в процессе родов.
При отечной форме гемолитической болезни новорожденного имеются выраженные признаки незрелости даже у доношенных новорожденных. В брюшной, плевральной полостях, в полости перикарда содержится большое количество жидкости, в тканях печени, почек, селезенки различные кровоизлияния. Селезенка увеличена враз, вилочковая железа уменьшена на 50%, печень увеличена в 2 раза, в легких выражены признаки гипоплазии.
Непосредственной причиной смерти новорожденных при отечной форме гемолитической болезни являются тяжелые дистрофические изменения жизненно важных органов, невозможность самостоятельного дыхания.
Отечная форма гемолитической болезни новорожденного развивается при повторном воздействии во время беременности умеренного количества резус-антител. Основным признаком тканевых реакций является развитие компенсаторно-приспособительных процессов, разнообразие и выраженность которых увеличиваются со сроком внутриутробной жизни плода (увеличение размеров сердца, печени, селезенки, лимфатических узлов).
В связи с этим, несмотря на продолжающееся повторное проникновение изоантител, плод выживает, но у него возникают дистрофические процессы в органах и тканях, нарушается развитие легких и почек. Из-за высокой проницаемости сосудов появляются отеки, масса плода не соответствует гестационному сроку и увеличена в 1,5-2 раза. Плод, родившийся живым, чаще всего умирает.
Внутриутробная смерть плода с мацерацией при изоиммунологическом конфликте происходит у сенсибилизированных женщин при массивном прорыве плацентарного барьера для антител в срокенед беременности. Незрелость органов и систем плода обусловливает быстрое развитие дистрофических процессов и некротических изменений, и плод умирает. В более позднем сроке (34-36 нед) к такому же исходу приводит действие очень большого количества антител.
В настоящее время для лечения гемолитической болезни плода проводят внутриматочные гемотрансфузии под контролем ультразвука. Гемотрансфузии плоду можно проводить начиная с 18 нед беременности. Внутриутробное переливание крови создает предпосылки для пролонгирования беременности. Существуют внутрибрюшной и внутрисосудистый способы гемотрансфузии.
Техника внутрибрюшной трансфузии заключается в проколе брюшной стенки матери, стенки матки, брюшной стенки плода и введении в его брюшную полость одногруппной и резус-отрицательной эритроцитной массы, которая адсорбируется лимфатической системой и достигает сосудистой системы плода.
Предпочтение отдают внутрисосудистой гемотрансфузии плоду, показаниями к которой при резус-сенсибилизации являются выраженная анемия и гематокритное число менее 30%.
С целью проведения внутрисосудистой гемо-трансфузии выполняют кордоцентез. Вену пуповины пунктируют в непосредственной близости от ее вхождения в плаценту. Проводник извлекают из иглы и производят забор крови для определения гематокритного числа плода. Эритроцитную массу медленно вводят через иглу, после чего забирают вторую пробу крови для определения конечного плодового гематокритного числа и оценки адекватности проведенной терапии. Для остановки движений плода, вследствие которых игла может быть вытолкнута им из вены пуповины, плоду вводят ардуан (пипекуроний) внутривенно или внутримышечно. Определение необходимости и времени проведения последующих гемотрансфузий плоду основывается на результатах УЗИ, посттрансфузионных показателях гемоглобина и гематокритного числа у плода.
Переливаемые компоненты поступают непосредственно в кровеносное русло плода, что может спасти его жизнь в случае тяжелого заболевания.
Внутрибрюшное переливание следует проводить только в том случае, если срок беременности меньше 22 нед или проведение внутрисосудистого переливания затруднено. В плазме, взятой при кордоцентезе, определяют концентрацию фетального гемоглобина, группу крови и кариотип плода. Очевидно, что у плода с резус-отрицательной кровью не разовьется гемолитическая болезнь, связанная с несовместимостью по антигенам группы резус.
Лечение гемолитической болезни новорожденного
На сегодняшний день с позиций доказательной медицины эффективны методы лечения гемолитической болезни новорожденного:
Заменное переливание крови. Заменное переливание крови новорожденному основано на выведении резус-антител и билирубина. Нарастание титра антител у матери во время беременности до 1:16 и выше должно насторожить неонатолога в отношении гемолитической болезни у новорожденного. Особенно неблагоприятным фактом является снижение титра антител перед родами, что свидетельствует о риске их перемещения к плоду.
Тяжелую форму гемолитической болезни можно предполагать при наличии желтушного окрашивания кожи, сыровидной смазки, последа, околоплодных вод, отечности и увеличения печени плода.
К факторам риска билирубиновой энцефалопатии относятся:
Как проходит переливание крови у детей?
Заменное переливание назначается новорожденным детям при тяжелых формах желтушных заболеваний. Данный способ лечения на сегодняшний день достаточно распространен, так как способствует наиболее быстрому решению проблемы. В первую очередь речь идет о выведении из организма токсических продуктов. Это может быть непрямой билирубин, большое количество эритроцитов, а так же множество других антител, который негативно влияют на здоровье новорожденных детей.
Нельзя с точностью сказать, что заболевание можно сразу вылечить одним только заменным переливанием крови. В данном случае все зависит от формы заболевания и ее прогрессировании.
Показания к переливанию
Переливание крови у детей должно проводиться только после назначений врача. Для этого есть соответствующие диагнозы, на которые и стоит ориентироваться. Например, одним из наиболее важных показателей является тот факт, что заметно ранее проявление болезни и ее быстрое нарастание. У детей это может быть ранняя желтуха, увеличение печени или селезенки, а так же появление большого количества молодых эритроцитов в крови.
Основным критерием для начала заменного переливания служит все же показатель билирубина. Если при рождении в пуповинной крови он становится больше 50 мкмоль/л, то это уже первый признак возможного дальнейшего переливания. Так же в этом случае нужно достаточно точно ориентироваться на скорость его накопления, так как в некоторых случаях терапию назначают в ускоренном виде. Опасным показателем скорости накопления непрямого билирубина является более 4,5 мкмоль/л в первые часы жизни новорожденного.
Как проводят заменное переливание
Данная процедура проводиться в объеме крови не большемл/кг. Это приблизительно 80% от общего количества всей циркулирующей крови новорожденного. Для этого используется исключительно подготовленная кровь, которая была выстояна не менее трех суток – это свежая кровь. Все показатели донорства в данном случае так же важны, как и при других процедурах. Поэтому, в любом случае должен быть подобран донор.
Даже если мать подходит в качестве донора, то ее кровь не допускается брать в течение двух месяцев после родов. Это в первую очередь говорит о том, что организм матери должен и так восстановиться после кровопотерь и быть крепким для дальнейшей лактации.
При переливании возможна замена только эритроцитов отдельно от плазмы. В данном случае используется пупочная вена новорожденного при соблюдении всех правил переливания. Предварительно нужно через катетер вывестимл крови от ребенка, а после вводить замену в нужном количестве. Так же в этой процедуре переливания очень важно следить за скоростью, ведь она не должна превышать больше 2-3 мл/минуту.
Как правило, общая продолжительность переливания крови занимает около двух часов. В течение этого времени через каждый 100 мл дополнительно в вену вводят раствор кальция хлорида. Такое заменное переливание у детей позволяет вовремя предупредить смерть или распространение дальнейшего заболевания. Как следствие этого, из организма ребенка выводиться непрямой билирубин и наступает постепенное выздоровление. Именно большое количество токсичного непрямого билирубина может быть смертельной дозой для новорожденных детей.
Из-за чего приходиться делать переливание
Первой причиной заменного переливания, как было указано ранее, является повышенное количество непрямого билирубина. Из-за этого у детей наблюдается желтая окраска тела. Это свидетельствует об разрушении красных кровянистых клеток. Большое количество билирубина существенно и быстро распространяется по крови новорожденного и постепенно поражает печень, кишечник, а кожа соответственно приобретает желтоватый цвет. Таким образом, уже в течение двух часов после рождения детей можно определить первые симптомы повышенного содержания билирубина.
Вероятность возникновения физиологической желтухи у новорожденных
К сожалению, почти у 60% доношенных детей на 3-4 день проявляется физиологическая желтуха. На сегодняшний день причин этому еще не выявлено, но с уверенностью можно перечислить основные показатели, характеризующие это заболевание:
Как правило, пик такой физиологической желтухи у новорожденных детей приходится на 7-9 сутки, а через две недели может самостоятельно исчезнуть. В это время главное держать под контролем состояние крови и проводить соответствующие анализы. Если же при рождении не было выявлено серьезных нарушений, то, возможно, такой процедуры можно будет избежать. У всех детей по-разному, как и взрослых, поэтому не стоит сразу расстраиваться и вдаваться в панику.
Гемолитическая болезнь плода и новорожденного
Изменения в организме плода при ГМБ
Формы гемолитической болезни новорожденного
Лечение ГМБ плода
Л ечение гемолитической болезни новорожденного
я даже когда болела сама очень тяжело, не вникала глубоко в это, толком диагноз не знала. меня родные как могли уберегли от этого. и я очень им благодарна))))))
сегодня моему пупсу будут кровь переливать. гемоглобин 78
маленькие… удачи вам! А какой возраст?
У меня второй ребёнок родился с этой болезнью))) На 2 день нам переливание сделали)) Очень настрадалась за это время сыночка очень жалко))) и щас нам второй месяц и у нас очень снизился гемоглобин до 73))) что делать уже не знаю)))
а гемоглобин поднимаете чем?
У меня дочка родилась в 38 недель в 2006 году с гемолитической болезнью. Сделали одно заменное переливание, светились лампой, получили лечение антибиотиками. Поправились быстро. Сейчас, слава богу, ей уже 7 лет. Ходит в первый класс, в музыкальную школу. Второй ребенок, сынок, родился тоже с гемолитической болезнью и анемией, да ещё и недоношенный(35 недель и 5 дней).Кроме основного заболевания имели при рождении ишимическую болезнь мозга, ишимию обеих почек. Делали два заменных переливания, так как первое не помогло. При выписки из отделения патологии билирубин был 48, гемоглобин 150. Через две недели билирубин поднялся до 60, гемоглобин упал до 98.В месяц провели обследование, которое показало, что ишимия мозга и почек прошли(пили пантогам). Сейчас малышу 2 месяца. Пропили урсофальк 10 дней. Билирубин падал до 30. Сейчас опять поднимается, уже 36 (норма 20, как говорят врачи), гемоглобин 99(низкий). Сейчас пьём хепель, мальтофер, фолиевую кислоту, аевит, аквадетрим. И не знаю когда выкарабкаемся(
Мы через это два раза прошли началось всё со второго ребёнка у неё одно переливание у третьей два переливания биллирубин был высоченный, слава богу всё было сделано хорошо растут теперь в полне нормальные дети главное как говол врач с реанимации терпение мамочкам.
Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорожденных и плода - изоиммунная гемолитическая анемия, возникающая при несовместимости крови матери и плода по эритроцитарным антигенам, при этом антигены - это эритроциты плода, а антитела к ним вырабатываются в организме матери. Гемолитическая болезнь новорожденных диагностируется примерно у 0,6% детей. Перинатальная смертность 2,5%.
Код по МКБ-10
Чем вызывается гемолитическая болезнь новорожденных?
Возникновение иммунного конфликта, лежащего в основе гемолитической болезни новорожденных, возможно, если мать антиген-отрицательная, а плод - антиген-положительный. При развитии ГБПиН по резус-фактору эритроциты матери резус-отрицательные, а плода - резус-положительные, т.е. содержат О-фактор. Реализация конфликта (развитие ГБПиН) осуществляется обычно при повторных беременностях, так как необходима предшествующая сенсибилизация.
Гемолитическая болезнь новорожденных по групповой несовместимости развивается при 0(1) группе крови у матери и А(II) или, реже, В(III) группе крови у плода. Реализация конфликта возможна уже при первой беременности. ГБПиН может возникнуть и при несовместимости по другим редким антигенным системам: Келл, Лютеран и др.
Как развивается гемолитическая болезнь новорожденных?
Для развития гемолитической болезни новорождённого необходимо попадание антиген-положительных эритроцитов плода в кровоток антиген-отрицательной беременной. При этом большое значение имеет не столько сам факт трансплацентарного перехода эритроцитов плода, сколько количество плодовой крови, попадающей в организм матери. К факторам, способствующим изоиммунизации, особенно по резус-фактору, относят:
В основе заболевания лежит гемолиз (разрушение) эритроцитов, обусловленный несовместимостью крови матери и плода по резус-фактору, группе и другим факторам крови, возникающий на 3-4 месяце внутриутробного развития и резко усиливающийся после рождения.
При попадании антиген-положительных эритроцитов плода в кровоток антиген-отрицательной женщины в её организме вырабатываются антирезусные или групповые антитела. В случае если антитела относятся к классу IgG, то они трансплацентарно переходят в кровоток плода, связываются с антиген-положительными эритроцитами плода, вызывая их гемолиз.
Резус-антигенная система состоит из шести основных антигенов: С, с, D, d, Е и е. Резус-положительные эритроциты содержат D-фактор, а резус-отрицательные эритроциты его не содержат, хотя в них часто обнаруживают другие антигены системы резус. Проникшие в кровоток Rh-отрицательной беременной эритроциты плода, имеющие D-антиген, приводят при первой беременности к синтезу вначале Rh-антител, относящихся к иммуноглобулинам класса М, которые не проникают через плаценту. Затем вырабатываются иммуноглобулины класса G, способные преодолеть плацентарный барьер. Из-за малого количества эритроцитов плода и иммуносупрессивных механизмов первичный иммунный ответ у беременной снижен. Вот почему реализации конфликта при резус-несовместимости во время первой беременности практически не происходит, и ребёнок рождается здоровым. При повторных беременностях развитие конфликта возможно, и ребёнок рождается с гемолитической болезнью новорожденных.
А- и В-антигены расположены на наружной поверхности плазменной мембраны эритроцита. Изоиммунные анти-А и анти-В групповые антитела относятся к классу IgG, в отличие от естественных групповых антител - аир, которые относятся к классу IgM. Изоиммунные антитела могут соединяться с соответствующими антигенами А и В и фиксироваться на других тканях, в том числе и на тканях плаценты. Вот почему гемолитическая болезнь новорожденных по системе АВО может развиться уже при первой беременности, но лишь примерно в 10% случаев.
При возможности реализации обоих вариантов конфликта чаще возникает конфликт по системе АВ(0).
Но не только резус-фактор является причиной развития заболевания. Она может возникать при несовместимости крови и по другим факторам. Кроме того, гемолитическая болезнь плода может возникнуть при несоответствии крови матери и плода по основным группам крови системы AB0. Антигены A и B, унаследованные от отца, могут вызвать у матери с группой крови 0 образование неполных агглютининов, которые, в отличие от обычных α- и β-агглютининов, могут проходить через плацентарный барьер и вызывать гемолиз эритроцитов плода. Конфликт на почве несоответствия по системе AB0 встречается в 10 % случаев и протекает, как правило, доброкачественно. Необходимо отметить, что несоответствие крови плода и матери не всегда приводит к развитию заболевания. Например, резус-несовместимость возникает в 5-10 % случаев беременности, а резус-конфликт - в 0,8 %.
Патогенез при отёчной форме гемолитической болезни новорожденных
Отёчная форма, или водянка плода, возникает, если гемолиз начинается ещё внутриутробно, приблизительно снедель беременности, имеет интенсивный характер и приводит к развитию выраженной анемии плода. В результате этого возникает тяжёлая гипоксия плода, которая вызывает глубокие метаболические нарушения и повреждения сосудистой стенки. Повышение проницаемости сосудистой стенки приводит к тому, что альбумин и вода перемещаются из крови плода в интерстиций тканей. Одновременно снижается синтез альбумина в печени малыша, что усугубляет гипопротеинемию.
В результате ещё внутриутробно формируется общий отёчный синдром, развивается асцит, накапливается жидкость в плевральных полостях, в полости перикарда и т.д. Снижение дренажной функции лимфатической системы усугубляет развитие асцита и накопление жидкости в других полостях организма. Гипопротеинемия, накопление жидкости в полостях в сочетании с повреждением сосудистой стенки приводят к развитию сердечной недостаточности.
В результате эритроидной метаплазии в органах и выраженного фиброза в печени формируется гепато- и спленомегалия. Асцит и гепатоспленомегалия служат причиной высокого стояния диафрагмы, что приводит к гипоплазии лёгких. Образующееся при гемолизе повышенное количество непрямого билирубина выводится из крови и тканей плода через плаценту в организм матери, поэтому при рождении желтуха отсутствует.
Патогенез при желтушной форме гемолитической болезни новорожденных
Желтушная форма болезни развивается, если гемолиз начинается незадолго до родов. В результате разрушения эритроцитов быстро и значительно повышается концентрация непрямого (неконъюгированного) билирубина, что приводит к следующим изменениям:
Так же как и при отёчной форме, развивается гепатоспленомегалия.
Патогенез анемической формы гемолитической болезни
Анемическая форма развивается при поступлении в кровоток плода незадолго до родов небольших количеств материнских антител. При этом гемолиз не носит интенсивного характера, а печень новорождённого достаточно активно выводит непрямой билирубин. Доминирует анемия, а желтуха отсутствует или выражена минимально. Характерна гепатоспленомегалия.
II. Гемолитическая болезнь новорожденного
Цели лечения: Лечение гипербилирубинемии, коррекция анемии и посиндромная терапия, направленная на восстановление функций различных органов и систем.
В роддоме новорожденных для лечения переводят в палату интенсивной терапии.
Немедикаментозное лечение. Вопрос о грудном вскармливании решают индивидуально, изучая тяжесть анемии, общее состояние ребенка и матери. Несовпадение крови матери и ребенка по группе или резус-фактору не является противопоказанием к раннему прикладыванию к груди, если во время беременности определялся титр антител. Длительное отлучение ребенка от груди с легкой формой ГБН не обосновано, т.к. количество антител, получаемых с материнским молоком, в первые дни жизни, как правило, незначительное из-за малого объема молока, а в последующем начинается естественное разрушение антител.
Основным методом лечения гипербилирубинемии при ГБН является фототерапия. В основе фототерапии лежит способность молекул билирубина под действием световой энергии изменять химическую структуру и связанные с ней физико-химические свойства. Билирубин поглощает световую энергию преимущественно в синей области видимого спектра (длина волнынм). Под воздействием света в коже токсичные формы билирубина превращаются в менее токсичные (15% люмибилирубин и 85% водорастворимые изомеры непрямого билирубина), которые удаляется из организма с мочой.
Показания к началу светолечения изложены в табл. 2.25.
Табл. 2.25. Показания к проведению фототерапии у новорожденных в зависимости от уровня непрямого билирубина, МТ и возраста (Формулярная система)
Исключение составляют дети, у которых желтуха появилась в течение первых суток жизни, в том числе вследствие гемолитической болезни новорожденного. Фототерапия этой категории детей независимо от их гестационного возраста должна начинаться с момента появления желтухи.
Наиболее часто в качестве источника света используют люминесцентные лампы синего света. Для домашнего лечения могут быть использованы «фотоодеяла». В последнем случае свет к коже ребенка передается от мощных галогеновых ламп при помощи световодов.
Принципы проведения фототерапии следующие: 1. Доза облучения должна быть не менее 8 мкВт/см 2 /нм; 2. Нельзя нарушать требования инструкции к аппарату о рекомендуемом расстоянии от источника света до ребенка; 3. Во время фототерапии ребенок должен находиться в кувезе или ОРС (каждые 2 часа следует измерять температуру тела, если кувез не поддерживает режим автоматической регулировки по кожной температуре); 4. При проведении фототерапии необходимо защищать глаза и половые органы (у мальчиков); 5. Каждые 2-6 часов необходимо изменять положение ребенка относительно источника света, поворачивая младенца вверх животом или спиной; 6. Фототерапию целесообразно проводить постоянно, делая перерывы лишь для кормления и гигиенического ухода за новорожденным, длительностью не менее 3-5 суток. Так как реакция превращения водонерастворимого изомера непрямого билирубина в водорастворимые изомеры обратима при прекращении сеанса фототерапии. 7. Суточный объем вводимой ребенку жидкости необходимо увеличить на 1 мл/кг/час (у детей с очень низкой массой тела – на 0,5 мл/кг/час) по сравнению с физиологической потребностью ребенка. 8. В случае частичного или полного парентерального питания детей использование жировых эмульсий должно быть ограничено до момента устранения угрозы билирубиновой энцефалопатии.
Всем детям, получающим фототерапию, необходимо ежедневно проводить биохимический анализ крови на билирубин (при угрозе билирубиновой энцефалопатии – каждые 6-12 ч).
Следует помнить, что фототерапия может сопровождаться побочными явлениями: пятнисто-папулезная сыпь на коже, учащение стула, появление бронзового оттенка кожи, эксикоз. В опытах на лабораторных животных было показано потенциальное повреждающее действие яркого света на сетчатку глаза и семенники яичек, что обусловило необходимость защиты глаз и половых органов во время сеансов светолечения.
Показанием к прекращению фототерапии является отсутствие признаков патологического прироста билирубина, при этом концентрация общего билирубина в сыворотке крови должна быть ниже значений, послуживших основанием для начала фототерапии. Спустя 12 часов после окончания фототерапии необходимо контрольное исследование билирубина крови.
Фототерапия обязательно сочетается с дополнительным введением жидкости (дополнительное выпаивание или инфузионная терапия при невозможности выпаивания ребенка). В состав инфузионных сред включают 10% раствор декстрозы, по показаниям (геморрагический синдром, гипоальбуминемия) могут вводиться свежезамороженная плазма, 5% раствор альбумина.
Операция заменного переливания крови (ОЗПК) показана при отечной форме ГБН и при неэффективности фототерапии для лечения желтушной формы. Существует раннее ОЗПК, которое выполняют в первые двое суток жизни, и позднее ОЗПК – с третьих суток жизни.
Показаниями к раннему ОЗПК являются: уровень билирубина в пуповинной крови выше 68 мкмоль/л; почасовой прирост билирубина у доношенных детей более 9 мкмоль/л; у недоношенных детей – более 8 мкмоль/л.
Показанием к позднему ОЗПК служит критический уровень билирубина: у доношенного ≥342 мкмоль/л, у недоношенного зависит от массы тела при рождении и возраста.
Табл. 2.26. Показания к ЗПК у недоношенных новорожденных в зависимости от уровня НБ, МТ и возраста*
Операция заменного переливания крови
Заменное переливание крови проводится в отделении интенсивной терапии, новорожденного во время терапии помещают в инкубатор или другую подобную установку, позволяющую иммобилизировать ребенка и подогревать его. После дезинфекции остатка пуповины, срезанного примерно на расстоянии 2 см от пупочного кольца, в пупочную вену вводят пластический прозрачный катетер.
Если положение катетера позволяет свободное выведение крови, присоединяют трехходовой кран и извлекают 10 - 20 мл крови для исследования уровня билирубина, гемоглобина, а также глюкозы, если этого требует состояние ребенка, и для исследования по Аструпу. Дальше следуют поочередно выведение крови ребенка и введение донорской крови порциями по 20 мл у доношенных новорожденных, а по 10 мл у недоношенных. До начала операции следует измерить венозное давление, используя для этого введенный катетер, придав ему вертикальное положение.
Если давление ниже 10 см, заменное переливание проводится таким образом, что объем извлеченной крови выше приблизительно на 10 - 20 мл объема введенной крови, чего достигается извлечением крови для исследования.
Если венозное давление выше 10 см, необходимо отрицательный баланс постепенно выравнивать до тех пор, пока давление не снизится до уровня ниже 10 см. В течение заменного переливания экспоненциально понижается количество угрожаемых фетальных эритроцитов и после выведения 160 - 170 мл/кг крови в кровотоке их остается около 10 %, дальнейшее проведение заменного переливания этот результат изменяет уже лишь незначительно.
Таким образом для эффективного заменного переливания крови достаточно общее количество около 500 мл крови, у недоношенных новорожденных количество соответствующим образом уменьшается.
При наличии признаков гипокальциемии (раздражимость, тахикардия) вводится ребенку после каждых 100 мг перелитой крови 1 мл 10 % раствора глюконата кальция в качестве антидота от цитрата; при отсутствии признаков нет необходимости в его применении.
После окончания заменного переливания отрицательный баланс объема, поддерживаемый в течение операции, не выравнивается, перегрузка представляет угрозу в особенности у анемичных новорожденных.
После взятия крови для исследований остаток пуповины перевязывают швом, или катетер можно оставить in situ, если имеются основания предположить, что переливание придется вскоре повторять.
«Физиология и патология новорожденных детей»,
Внутриутробная трансфузия крови плоду как метод антенатального лечения тяжелых форм ГБН введена в 1963 г. Liley. Сущность этого метода заключается в том, что в перитонеальную полость плода в матке под рентгенологическим контролем вводят эластичный катетер, через который впрыскивается нужное количество 0-резус-отрицательной крови, сгущенной до 80 - 90 %. Введенные кровяные тельца всасываются по лимфатическим путям….
Постнатальное лечение гемолитической болезни направлено главным образом на предупреждение развития тяжелой гипербилирубинемии и ядерной желтухи. Желтушный синдром вместе с умеренной или среднетяжелой анемией обнаруживается не менее чем у 90 % живыми родившихся детей с гемолитической болезнью при резус-несовместимости и оказывается единственной клинической формой АВО-болезни, Заменное или экссангвинационное переливание крови является основным средством борьбы за предотвращение…
Показания к заменному переливанию крови. Профилактический характер операции является причиной того, что отбор случаев для проведения заменного переливания крови представлял в прошлом и в определенной мере представляет еще и в наше время довольно большую проблему, главным образом потому, что «опасную» концентрацию билирубина нельзя точно определить. Для клинической практики решающим является много раз проверенный факт, что…
После введения в лечебную практику фототерапии метод наблюдения сопровождается при гемолитической болезни облучением соответствующим источником. В случаях гемолитической болезни при АВО-несовместимости граница необходимого проведения заменного переливания крови, применяемого в течение первых трех дней, несколько выше, чем у ГБН при резус-несовместимости. Такое различие установлено на основе опыта, что в многих случаях ГБН при АВО-несовместимости первоначальный гемолиз,…
В случаях гемолитической болезни при резус-несовместимости обычно переливают резус-отрицательную донорскую кровь одноименной группы. В случаях одновременной несовместимости по обеим системам, т. е. мать с О-резус-отрицательной, а новорожденный А- или В-резус-положительной кровью, резус-заболевание развивается редко. В таких случаях менее опасно переливать эритроцитарную массу О-резус-отрицательную, взвешенную в АВО- или смешанной плазме, или цельную О-резус-отрицательную кровь донора, в…




